Bác Sĩ Nguyễn Vĩ Liệt
LỜI MỞ ĐẦU
Thuyết
đa nguyên cho là con người hiện đại phát xuất từ nhiều nơi trên thế giới
và cho rằng người Hoa và người Việt là con người hiện đại (Homo sapien
sapien) phát xuất từ Đông Á. Họ dựa theo khảo cổ tìm thấy xương người ở
trạng thái phát triển giữa người hiện đại và người đứng thẳng (Homo
erectus) ở quận Dali, tỉnh Sơn Tây, Trung Hoa nhưng giả thuyết này không
vững vì thiếu rất nhiều bằng chứng để kết luận. Theo nhiều tài liệu về
lịch sử, ngôn ngử học, và di truyền học, thuyết đơn nguyên con người hiện
đại (Homo sapien) trên toàn thế giới luôn cả người Việt Nam khởi nguồn từ
Phi Châu. Con người hiện đại xuất hiện trên quả đất cách đây 200.000 năm.
Khi con người hiện đại (Homo sapien) có sự đột biến của nhân di truyền
tiếng nói Fox2, con người hiện đại phát triển tiếng nói hiện
đại và bắt đầu di dân ra khỏi Phi Châu cách đây khoảng 50 ngàn năm. Họ
đến vùng châu thổ sông Hồng Việt Nam, Đông Nam Á, và Trung Hoa trong
khoảng 40-50 ngàn năm. Con người hiện đại nguyên thủy này sống nhờ vào
săn bắn và lượm hái hạt, trái cây và rau.
Theo Oxford’s Atlas of World History xuất bản năm 2002 và The Concise
Atlas of World History của tác giả Hammond xuất bản năm 1995 & 2000, người
Việt-Nam (Lạc
Việt)
và
người Bách Việt
thường sinh sống từ phía nam dòng sông Dương Tử thuộc Trung Hoa ngày nay,
cho đến Nghệ-An và Hà-Tĩnh của Việt-Nam ngày nay.
Trong lúc
khảo cổ về nền văn minh Hòa Bình, con người hiện đại (Homo sapien) vào
cuối thời đồ đá củ tại miền Bắc Việt Nam đã biết săn thú, hái rau, trái
cây, đào khoai củ, và dùng lửa để nấu ăn. Người ta cũng thấy những hạt
gạo hóa thạch.
Cách đây khoảng 10 ngàn năm, họ bắt đầu biết cách trồng trọt cây lúa hoang
có tên là lúa Leviant
hay còn gọi là lúa nước.
Có
những di tích khảo cổ vùng Đông Nam Á cho thấy người trong vùng này đã
biết cách dùng rau và trái cây trong những bửa ăn hàng ngày cách đây hơn
10 ngàn năm.
Cho đến 3 ngàn năm trước công nguyên ( 5 ngàn năm trước đây), lúa
nước
(lúa Leviant) được trồng trọt khắp phía nam Trung-Hoa và vùng Đông Nam Á
châu. Đời sống của những người trong vùng này được thay đổi hoàn toàn. Từ
săn bắn thú vật, bắt cá, và chăn nuôi để cung cấp thực phẫm hàng ngày, họ
đổi sang canh tác và trồng trọt là nguồn cung cấp thực phẫm chính. Do đó,
thực phẫm của người Việt thay đổi hẳn.
Ngoài ra, người gốc Á Châu mắc bệnh tiểu đường loại 2 rất nhiều (hàng đầu
của Bắc Mỹ). Sự trùng hợp là người Á Châu phát triển nông nghiệp sớm nhất
thế giới trong lịch sử loài người. Những bằng chứng lịch sử vừa nói trên
đã chứng minh phần nào sự tác động qua lại giữa nhân di truyền của con
người và môi trường đã tạo những giống người khác nhau và tạo ra bệnh đau.
Cho nên sự hòa hợp (harmony) với môi trường là căn bản cho việc điều trị
những bệnh như bệnh tiểu đường loại 2.
Từ thực phẫm có nhiều chất đạm (protein) như thịt, cá, và mỡ, họ đổi sang
thực phẫm có nhiều chất
ngọt
(carbohydrate) như lúa gạo, rau, và trái cây. Thịt cá vẩn còn được tiêu
thụ nhưng không chiếm đa số trong bửa ăn nửa,
và trồng trọt cần sức lao động của cơ thể rất cao.
Sự thay đổi này mất 5 ngàn năm nữa để quen lối sống này của cơ thể tổ tiên
chúng ta. Các nhân di truyền (genes) của người Việt nói riêng, người
Trung Hoa và những người ở vùng Đông Nam Á châu nói chung đã
thay đổi
để
thích ứng thực phẫm
và sinh
hoạt
cũa họ.
Sự thay đổi đột ngột từ thực phẫm có nhiều thịt cá (chất đạm và mỡ động
vật)
và sinh
hoạt
như ở Bắc Mỹ, gây ra những bệnh về biến dưỡng như mỡ trong máu cao (high
cholesterol), bệnh tiểu đường …
Sự tăng dân số nhanh và thành thị hóa thôn quê cũa nhiều quốc
gia trên thế giới hiện nay cũng tạo ra những sự thay đổi về bệnh tật. Có
sự gia tăng bệnh tiểu đường loại 2 ở những quốc gia này. Sự tiến bộ về
khoa học kỷ thuật và thay đổi kinh tế thị trường làm gia tăng của cải của
người dân. Thực phẫm tiêu thụ cho mổi người gia tăng
nhưng
thành phần thực phẫm vẫn chưa thay đổi nhiều. Người Á Châu,
đặc biệt là người Việt
vẫn còn ăn nhiều mỡ động vật. Ngoài ra, nhà cửa tại các thành phố được
xây dựng nhanh chóng để cung ứng cho sự nhảy vọt của dân số. Thành thị
thiếu đất đai cho người dân sinh hoạt bằng chân tay. Xe cộ và phương tiện
di chuyển bằng xe gắn máy ở
Việt Nam
gia tăng. Dân thành thị càng ít hoạt động bằng tay chân hơn nữa. Số năng
lượng (calories) được cung cấp gia tăng nhưng tiêu thụ của cơ thể giãm
đi. Kết quả là số năng lượng trong cơ thể tăng nhiều hơn xưa. Nó tích tụ
dưới dạng mỡ, người dân mập hơn. Bệnh biến dưỡng bắt đầu xuất hiện.
Thay vì đi xe, con người đi bộ hay xe bus, họ sẻ ít bị bệnh hơn.
Hiện nay, khoảng 90% người bệnh tiểu đường mắc bệnh tiểu đường loại 2 trên
toàn thế giới. Đến năm 2010, con số người mắc bệnh tiểu đường loại 2 khoảng
150-220 triệu người và có thể tăng lên đến 300 triệu vào năm 2025 trên
toàn thế giới. Đây là một trong những vấn đề y tế lớn quan trọng nhất thế
giới. Vậy ai là những người có thể mắc bệnh tiểu đường loại 2. Căn cứ
trên những nghiên cứu trên thế giới, những sắc tộc dể mắc phải bệnh này
nhất là:
·
Người
Châu Mỹ Latin
·
Người gốc
Châu Mỹ (native american)
·
Người ở
những đảo thuộc Thái Bình Dương và những đảo thuộc Ấn Độ Dương: đặc
biệt người ở đảo Nauru, Thái Bình Dương không biết gì về bệnh tiểu đường
các đây 50 năm. Hiện nay họ có 40% người trưởng thành bị bệnh tiểu đường
loại 2!
·
Người Ấn
Độ
·
Người gốc
của Úc Châu (Australian Aboriginal
communities)
·
Người Hoa
hay gốc Hoa
·
Người
Việt và người Đông Nam Á. Riêng người Việt, tôi chưa gặp qua một tài liệu
nào nói đến tỉ lệ bệnh tiểu đường loại 2 trong dân số. Để phục vụ cộng
đồng người Việt ở hai ngoại trong năm 2002, tôi cố gắng làm một thống kê
bệnh tiểu đường loại 2 ở người Việt trên 65 tuổi trong một cộng đồng người
Việt khoảng 40 ngàn người nhưng thất bại. Họ tỏ vẻ sợ sệt và nhiều người
từ chối dù tôi cố gắng cắt nghỉa và chỉ lấy chử tắt như Nguyễn Văn Anh
bằng N.V.A. và tôi không cần biết nguyên tên thiệt của họ là gì. Nếu tôi
có được thống kê chính xác, chính phủ của Canada rất cãm kích và có chương
trình y tế phục vụ cho người Việt tốt hơn. Có lẻ cần một thời gian nửa,
họ mới quen với lối sống của xứ sở văn minh trên thế giới và có lẻ cũng vì
chiến tranh của quá khứ gây ấn tượng sợ hải bất cứ ai chú ý tới họ. Tôi
rất mong hợp tác với các cộng đồng người Việt trên thế giới để làm việc
này. Riêng sự chú ý của tôi đối với bệnh nhân của tôi, có khoảng từ 30%
hay hơn người Việt trên 65 tuổi mắc bệnh tiểu đường loại 2. Tuổi bắt đầu
xuất hiện nhiều bệnh tiểu đường loại 2 là 50 tuổi nhưng có một số nhỏ bắt
đầu xuất hiện ở tuổi bắt đầu 40 tuổi. Tôi cũng có 2 bệnh nhân tiểu đường
loại 2 ở đầu tuổi 30.
Riêng ở dân số trẻ con gốc Việt, tôi chưa chứng kiến một trường hợp nào bị
bệnh tiểu đường loại 2 nhưng không có nghỉa là không xãy ra. Theo thống
kê của Mỹ, the National Health and Nutrition Examination Study (NHANES),
trẻ con Mỹ bị béo phì vào năm 1999-2000, 15,5% trẻ ở tuổi 12-19 tuổi,
15,3% trẻ ở tuổi 6-11 tuổi, và 10,4% trẻ ở tuổi 2-5 tuổi có chỉ số chiều
cao trên cân nặng (BMI: Body Mass Index) trên 95th percentile (gần như to
nhất) theo tuổi và phái tính. Con số này tăng 30% cao hơn so với những
năm 1988-1994. Và số trẻ con bị bệnh tiểu đường loại 2 là 1-2% trong tất
cả số trẻ em bị bệnh tiểu đường trước kia. Hiện nay tỉ lệ này tăng lên
đến 8% cho đến 45% những trường hợp tiểu đường mới xãy ra là tiểu đường
loại 2!. Sự gia tăng này đi theo với tỉ lệ béo phì (mập
phệ). Thường các bà mẹ Việt thường hỏi tôi tại sao con tôi nhỏ con quá!
Tôi cố gắng cắt nghỉa nhưng gặp nhiều khó khăn vì mức độ hiểu biết của
nhiều người Việt thế hệ đầu tiên ở hải ngoại. Câu trả lời có tính cách
khoa học và hiệu quả nhất là: Bố nó nhỏ người thì nó phải nhỏ, hơn nửa đứa
roi roi người thông minh hơn đứa béo phì. Các bà lấy làm an ủi với danh
từ thông minh nên thôi hỏi nhưng đây là sự thật.

Mục đích bài này là cho bệnh nhân và mọi người hiểu rỏ để điều trị đúng và ngăn ngừa bệnh tiểu đường xãy ra. Chưa có một tổ chức nào giáo dục nói tiếng Việt trong cộng đồng người Canadian gốc Việt tại Canada. Tôi cố gắng làm công việc này với khả năng giới hạn của tôi với hy vọng nó giúp cho sự trị liệu tiểu đường loại 2 dể dàng hơn. Trang bị kiến thức về bệnh này cho mọi người là một phần của trị liệu tiểu đường loại 2. Phòng bệnh hơn chưa bệnh!TẠI SAO GỌI LÀ BỆNH TIỂU ĐƯỜNG?Đường (glucose) thuộc vào nhóm chất ngọt hay chất bột (carbohydrate) là một trong những chất dinh dưỡng căn bản cho sự sống của con người, đặc biệt cho nảo. Không ai có thể sống thiếu đường được. Cơ thể con người được cung cấp đường bằng 3 nguồn:


Bệnh tiểu đường như tên gọi của bệnh rất đơn giản và dể hiểu. Người bệnh thải đường (glucose) từ máu vào nước tiểu khi đường trong máu lên quá cao. Sự kiện này chỉ xảy ra ở người bệnh. Tất cả mọi người đều có đường trong máu. Vì đường là chất bổ cho cơ thể và theo máu đến các cơ quan để biến thành năng lượng (calories) cho những hoạt động của cơ thể. Bình thường ở một người khoẻ mạnh, đường trong máu từ 3,6-5,6 mmol/L (70-100 mg/dL của đơn vị Mỹ).Nếu lượng đường trong máu cao hơn mức độ này, thận sẻ thải ra trong nước tiểu. Khi sự kiện này xãy ra, bệnh tiểu đường bắt đầu phát triển. Có một ngoại lệ. Sau khi ăn no, đường trong máu gia tăng nhanh chóng. Cơ thể chưa kịp đưa đường vào trong gan, bắp thịt, và mô mỡ, đường vào trong nước tiểu. Sau khi ăn, cơ thể vận chuyển đường vào trong các cơ quan vừa kể với sự giúp đở của insulin. Đường trong máu sẻ trở lại bình thường.Vậy insulin là gì? Như tôi đã trình bày, insulin là một kích thích tố (hormone). Nó là một phân tử (molecule) của chất đạm (polypeptide/protein- nếu chất đạm phân nhỏ ra thành amino acids). Nó gồm 56 amino acids chia làm 2 dây chuổi kết nối lại với nhau bởi những cầu nối disulfide. Insulin được tiết ra bởi tế bào bê-ta (beta cells) của lá miá hay tuyến tụy (pancreas). Các tế bào bê-ta có những bộ phận cãm nhận (receptors) sự thay đổi của đường, chất đạm, và mỡ trong máu. Nếu những chất này tăng cao trong máu, tế bào bê-ta sẻ ghi nhận ngay và bài tiết ra chất insulin, đưa các chất này cất vào trong gan, bắp thịt và mô mỡ (adipose tissue-fat). Ngược lại, glucagon cũng là một kích thích tố được tiết ra từ tuyến tụy nhưng có hoạt động nghịch chiều với insulin. Hai kích thích tố này giúp cơ thể của chúng ta điều hòa chất đường trong cơ thể.Khi đường trong máu lên cao thường xuyên quá, bộ phận cãm nhận về đường trong máu (glucose receptor) bị hư. Do đó, insulin không được bài tiết ra nhiều khi ta ăn chất ngọt. Đây là một trong những thiếu sót gây ra bệnh tiểu đường loại 2PHẢI CHĂNG CHỈ CÓ MỘT LOẠI BỆNH TIỂU ĐƯỜNG?Có nhiều loại bệnh tiểu đường khác nhau nhưng có 3 loại thường xãy ra. Đó là:
·
Bệnh tiểu
đường loại 1
·
Bệnh tiểu
đường loại 2
·
Bệnh tiểu
đường ở người đàn bà có thai
Tại sao phải phân loại bệnh tiểu đường?Bệnh tiểu đường xảy ra bằng nhiều cách khác nhau. Tùy theo nguyên nhân và hậu quả mà bệnh được điều trị khác nhau. Tôi sẻ bàn luận 3 loại tiểu đường thường gặp. Và những loại khác hiếm hơn, để cho các chuyên gia bận tâm.BỆNH TIỂU ĐƯỜNG LOẠI 1Mọi người đều có một cơ quan trong bụng gọi là tuyến tụy (pancreas). Tuyến tụy nằm duới dạ dày (bao tử), và dính liền vào hành tá tràng (duodenum) bằng một ống ngoại tiết. Tuyến tụy tiết ra nhiều loại phân hoá tố (enzymes) như pancreazyme… và kích thích tố khác nhau như glucagon, insulin... Insulin vào trong máu và làm giãm lượng đường trong máu bằng cách giúp đưa đường vào tích trử trong gan, bắp thịt,và mỡ. Ngoài ra insulin còn chận đứng sự bài tiết đường từ trong gan vào mạch máu (sự kiện này xảy ra một cách bình thường khi ta đói giúp cơ thể ta có đường làm năng lượng để hoạt động). Sự tích trữ đường dưới dạng glycogen. Khi ta vận động, bắp thịt dùng chất này biến thành năng lượng (calories) để hoạt động. Khi đường trong máu giãm xuống vào khoảng 4,0 mmol/L (80 mg/dL), chúng ta có cãm giác đói bụng. Nếu không ăn uống, bụng đói cồn cào, chóng mặt và xuất mồ hôi lạnh. Những triệu chứng này thúc đẩy ta kiếm thức ăn.Vì một nguyên do nào đó như sự khiếm khuyết về di tuyền, nhiễm trùng, nhiễm siêu vi trùng, phản ứng sai lầm về miển nhiễm (autoimmune diseases), hay uống rượu nhiều… làm hư hoại một phần hay toàn diện số tế bào bêta (beta cells) của tuyến tụy. Số lượng insulin tiết ra không đủ hoặc không có nữa để làm những chức năng kể trên, đường trong máu sẻ lên cao. Muốn trị bệnh tiểu đường loại 1, ta phải cung cấp một lượng insulin hàng ngày để bù đấp vào chổ thiếu. Insulin là một loại chất đạm (protein) được khám phá ra và bào chế tại đại học Toronto,thành phố Toronto tỉnh Ontario của Canada. Nên khi ta uống vào bụng, insulin sẻ bị tiêu hoá và biến thành một chất khác không có chức năng của nó. Vì thế, ta chỉ có một cách đưa thẳng vào trong tỉnh mạch (chỉ xử dụng tại bệnh viện) hoặc chích vào dưới da. Hiện nay, người ta đã chế tạo ra insulin xịt vào trong mũi hay miệng, và nó được hấp thu qua màng nhày trong mũi hoặc miệng vào trong tỉnh mạch. Loại này hiện được xữ dụng tại Mỹ. Sự hiệu qủa và biến chứng của đang được tìm hiểu bởi chính phủ của Canada trước khi họ cho bán trên thị trường.Có người sẻ hỏi: Vậy bệnh nhân sẻ phải chích bao lâu, và bệnh có thể trị dứt được không? Đến thời điễm này, các bệnh nhân phải chích thuốc suốt đời!. Tại thành phố Calgary thuộc tỉnh Alberta của Canada, các bác sĩ đã nghiên cứu hơn 20 năm về cách ghép tế bào bêta vào gan. Kết qủa rất khả quan, người bệnh không cần chích insulin mổi ngày nữa. Nhưng phương pháp này chưa được hoàn hảo vì người bệnh phải uống thuốc mổi ngày chống lại cơ thể của người bệnh tiêu diệt những tế bào bêta mới này. Thuốc này có nhiều phản ứng phụ có hại cho bệnh nhân. Mới đây, các nhà khoa học vừa tìm ra cách chửa trị bệnh tiểu đường loại 1 bằng những tế bào nguyên thủy (stem cells). Họ đưa những tế bào nguyên thủy vào cơ thể để chúng tái tạo chức năng bài tiết insulin cho cơ thể. Hiện nay, phương pháp này đang được kiểm chứng và đánh giá bởi các nhà khoa học. Phương pháp trị bệnh bằng tế bào nguyên thủy được coi như là phương pháp lý tưởng hiện nay.BỆNH TIỂU ĐƯỜNG LOẠI 2Khác với bệnh tiểu đường loại 1, bệnh nhân tiểu đường loại 2 không thiếu insulin vào lúc khởi bệnh. Insulin không làm việc hửu hiệu như người bình thường hay người bệnh tiểu đường loại 1 vì có sự đề kháng insulin ở gan, bắp thịt, và mỡ. Cho nên cơ thể sản xuất insulin nhiều hơn để bù đấp. Insulin trong máu càng cao thì sự đề kháng insulin nhiều hơn. Đến một lúc nào đó, sự bài tiết insulin từ tuyến tụy giãm dần tơí một mức mà cơ thể không thể biến dưỡng đường hửu hiệu. Bệnh tiểu đường loại 2 bộc phát toàn diện. Các nhà khoa học phân ra làm 2 giai đoạn:1. Giai đoạn khởi đầu (impaired glucose tolerance): trong giai đoạn này, bệnh nhân có đường trong máu gia tăng cao sau bửa ăn và kéo dài hơn 2 giờ sau khi ăn. Trong giai đoạn này, người bệnh có thể bị nhồi máu cơ tim (heart attack/myocardial infarction), tai biến mạch máu nảo (stroke), và những biến chứng khác của bệnh. Đứng về phương diện trị liệu, tôi gọi là bệnh nhẹ.2. Giai đoạn bộc phát toàn diện (diabetes mellitus type 2): trong giai đoạn này, đường trong máu lên cao trong lúc đói cũng như lúc no. Bệnh tiến triển nhanh vì sự phá hủy cơ thể khi đường lên cao. Đứng về phương diện trị liệu, tôi gọi giai đoạn này là bệnh bộc phát toàn diện
BỆNH TIỂU ĐƯỜNG Ở NGƯỜI ĐÀN BÀ CÓ THAINhững người này đã có sự đề kháng insulin và sai lạc về biến dưỡng, hoặc có sự hư hại của tế bào bêta nhưng còn rất nhẹ. Trước khi mang thai, cơ thể họ có thể bù đấp (compensate) những sai lạc này. Khi mang thai, cơ thể của họ thay đổi rất nhiều và mang thêm gánh nặng nuôi dưỡng bào thai. Do đó, bệnh tiểu đường bộc phát. Khi sanh xong, gánh nặng này được giải quyết và cơ thể của họ trở lại bình thường. Sau này, họ sẻ mang bệnh tiểu đường loại 1 hoặc loại 2. Nếu biết ngăn ngừa, đa số những người này sẻ không có bệnh bộc phát.TẠI SAO BỆNH TIỂU ĐƯỜNG LOẠI 2 LẠI XÃY RA?Cách đây hơn 50 năm (1947), 2 nhà khoa học người Canadian khám phá ra insulin tác dụng trên cơ thể con người và các loài động vật cao cấp. Nó điều chỉnh đường trong máu của cơ thể. Họ dùng insulin điều trị bệnh nhân với bệnh tiểu đường. Họ nhận thấy rằng có 2 nhóm bệnh nhân phản ứng khác nhau.

Sự đề kháng insulin bắt đầu ở sự vận chuyển đường (glucose) trong máu vào trong các tế bào của bắp thịt, gan, và mỡ. Và khả năng dự trữ của các cơ quan này giãm đi nhiều. Sự tổng hợp đường glucose thành đường glycogen bị giãm. Ngoài ra sự ngăn chận đường từ trong gan đi vào trong máu của insulin bị giãm hoặc mất đi. Những thay đổi này gây bởi sự đột biến (mutation) của những nhân di truyền (genes) và môi trường mà họ sinh sống (như ăn nhiều và thiếu vận động ở Mỹ và Canada). Để mọi người dể hiểu, tôi đưa ra một câu chuyện “Cây Đa Củ, Bến Đò Xưa” để cắt nghiả sự đề kháng insulin.Insulin như là một ông lái đò chở đường trên dòng sông (mạch máu) có người tình củ ở bến đò xưa (nơi đường đi vào tế bào bắp thịt, gan, và mỡ). Ông lái đò chở đường đến bến đò xưa. Nếu ông ta muốn cho bến đò xưa mở cửa, ông ta phải gỏ vào cây đa củ (chổ tiếp nhận insulin/insulin receptor) của bến đò xưa. Nhưng năm tháng trôi qua, ông lái đò đã già hơn xưa và trí nhớ kém đi. Người tình củ nơi bến đò xưa đã sang ngang nên không còn ai chờ đón ông tại đó. Đôi khi ông lãng trí và không gỏ đúng vào cây đa củ, nên không ai mở cửa bến đò cho ông. Khi ông gỏ đúng vào cửa, bến đò mở cửa nhưng không ai nhớ đến ông nên không gọi phu khuân vác đường (GLUT-4/glucose transporter) ra giúp ông đem đường vào. Nếu ông gọi được người thì chỉ một vài phu khuân vác đường (GLUT-4) thì các phu khuân vác đường này cũng đã già nua và không giúp được ông lái đò nhiều. Đường không được chuyển vào kho kịp thời, đường ứ đọng trên dòng sông (mạch máu).(Phần đọc thêm cho ai muốn tìm hiểu nhiều hơn)Sự thay đổi về số lượng insulin được sản xuất và sự kết hợp với insulin hoặc tín hiệu trong tế bào của bắp thịt, gan, và mỡ, đều có khuynh hướng gây ra sự đề kháng insulin. Ví dụ như sự thay đổi trong tín hiệu nhân di truyền (gene coding) của phân tử insulin (insulin molecule) do những tế bào bêta bất thường tạo ra. Chúng làm giãm khả năng hoạt động của insulin. Đây là những hội chứng đột biến của insulin (mutant insulin syndromes). Chỉ cần một aminoacid của insulin, dùng để tiếp xúc với màng tế bào, không bám chặt vào đó, sẻ làm mất khả năng điều chỉnh đường trong máu.Một ví dụ khác là kháng thể chống insulin (anti-insulin antibodies) làm giãm số lượng hoạt động của insulin trong máu. Như trường hợp người bệnh dùng insulin lấy từ heo và bò. Ngày nay, người ta tổng hợp được phân tử insulin của người (Humulin, Novolin…) nên vấn đề này ít xãy ra.Những bất thường xảy ra trước hay ngay khi phân tử insulin bám vào màng tế bào (pre-receptor). Những sai lạc thường gặp nhất là sự sai lạc xãy ra sau khi insulin đã bám vào màng tế bào. Khi insulin đưa tín hiệu vào nhưng tế bào không hiểu được. Hoặc sự vận chuyển đường vào trong tế bào không hữu hiệu (sự giãm số phân tử GLUT-4/glucose transporter-4).Sự đề kháng insulin có thể xảy ra do những kích thích tố (hormones), đối kháng với insulin trong sự điều hành đường trong máu, được sản xuất hoặc cung cấp quá nhiều: như cortisol, epinephrine, và kích thích tố tăng trưởng (growth hormone). Những kích thích tố này được sản xuất nhiều trong những bệnh acromegaly (bệnh to xương), Cushing’s syndrome (hội chứng cường nang thượng thận), và pheochromocytoma có thể gây ra bệnh tiểu đường loại 2.Vai trò của GLUT-4 trong sự đề kháng insulin đã được quan sát và được khảo cứu. Các nhà khoa học cắt nghiả được tại sao số lượng GLUT-4 bị giãm. Hiện nay người ta đã chứng minh rằng sự đột biến của nhân di truyền Calpain-10 làm giãm số Glut-4 và làm rối loạn chức năng của Glut-4. Nhưng khi có sự co thắt cơ vân, Glut-4 đột nhiên xuất hiện và sắp hàng dọc theo màng tế bào để mang đường vào trong cơ vân. Do đó, thể dục giúp cho gia tăng sự hấp thu đường vào trong cơ vân.Ngoài ra, người ta còn thí nghiệm và quan sát rằng sự đề kháng insulin không chỉ do di truyền mà ra. Có những yếu tố sau đây làm cho người ta có sự đề kháng insulin nhưng là một loại không phải bẫm sinh mà là đề kháng insulin mắc phải.

Các nhà khoa học nhận thấy rằng mập ở bụng (trái táo: android obesity) có bệnh tiểu đường và cao mở (hypercholesterolemia) hơn người mập ở mông và đùi (trái lê: gynoid obesity). Vì mở ở bụng dể bị phân tán (lipolysis) và cho ra những acid mỡ tự do (free fatty acids). Những acid mỡ tự do này vào trong máu đi đến bắp thịt và gan. Chúng cản trở sự vận chuyển đường vào trong các cơ quan này. Ngoài ra, acid mỡ tự do bám vào màng tế bào bêta và cản trở sư bài tiết insulin. Các chất dinh dưỡng sau khi được hấp thu từ ruột vào trong máu sẻ được tích trữ trong các cơ quan nội tạng. Gan sẻ biến một số chất dinh dưỡng này thành triglycerides và chứa trong mỡ và bắp thịt như dạng năng lượng dự trữ. Khi cơ thể cần, triglycerides sẻ được phân tán (lipolysis) ra thành acid mỡ tự do (free fatty acid) được biến dưỡng trong tế bào. Ngoài ra mỡ tốt HDL (high density lipoprotein) bị giãm đi đôi với sư gia tăng triglycerides. Do đó, nếu chúng ta muốn ngăn chận sự cản trở vận chuyển đường của acid mỡ tự do, ta phải giãm mỡ triglycerides trong máu nhanh bằng thuốc.Nguyên nhân những người mập phệ khó giãm cân do những cơ chế sau đây: người ta nhận thấy rằng khi insulin làm việc không hữu hiệu (sự đề kháng insulin), tuyến tụy tiết ra nhiều insulin hơn để đền bù. Nhiều insulin làm kích thích cơ thể tiết ra nhiều adrenalin và làm người bệnh cãm thấy đói nhiều hơn và ăn nhiều hơn. Adrenalin làm insulin càng kém hiệu qủa hơn. Càng ăn nhiều, số lượng đường vào trong máu cao hơn. Cơ thể lại cần nhiều insulin hơn, tuyến tụy lại tiết ra nhiều insulin hơn nữa. Người bệnh lại càng mập hơn. Cái vòng lẩn quẩn càng lúc càng nặng. Đến một lúc nào đó, lá miá kiệt quệ và giãm sư bài tiết nhiều. Bệnh nhân có bệnh tiểu đường loại 2 bộc phát toàn diện.2/Mỡ trong máu cao (Lipid abnormality):

Các nhà khoa học nhận thấy rằng sự thay đổi thành phần của lipoproteins đi đôi với sự đề kháng insulin và làm tăng cơ hội bị bệnh tim mạch. Như tôi đã đề cập trên, có sự gia tăng triglycerides (mỡ xấu) đi đôi với sự giãm mỡ tốt HDL. HDL có chức năng bảo vệ tim. Sự thay đổi này xãy ra nhiều năm trước khi có sự thay đổi đường trong máu (đường trong máu lên cao). Mặc dù mỡ xấu LDL (low density lipoprotein) không thay đổi nhưng thành phần của nó thay đổi. Đó là sự tăng lipoprotein Apo B có phân tử nhỏ dể đóng vào thành mạch máu gây ra nhồi máu cơ tim (heart attack) và tai biến mạch máu nảo (stroke). Và sự giãm lipoprotein Apo A1 có dạng phân tử lớn và không gây những nguy hiễm về tim mạch. Người ta chứng minh rằng sự đề kháng insulin trong tế bào gan và bắp thịt tạo ra sự gia tăng các loại mỡ xấu (bad cholesterols) trong máu và tạo ra bệnh chai cứng mạch máu (atherosclerosis).3/ Chức năng của tế bào nội mạc trong thành mạch máu (endothelial function)- Cao áp huyết:Các tế bào nội mạc trong thành mạch máu tiết ra hóa chất làm co và dản mạch máu. Những chất làm dản mạch như nitric oxide (NO), prostacyclin, bradykinin và endothelium-derived hyperpolarization factor. Những chất co mạch gồm: endothelin, superoxide anion, endothelium-derided constricting factor, angiotensin II sản xuất tại chổ, và thromboxane. Những chất này không những điều khiển sự co dản mạch, chúng còn ảnh hưởng đến sự đóng cholesterol lên thành mạch máu. Những tác dụng của chúng làm tiểu cầu dính lại (platelet adhesion), co lại (aggregation), và tạo ra cục máu đông (thrombogenicity). Nếu có sự hư hại của tế bào trong thành mạch máu sẻ đưa đến sự sản xuất ra nhiều chất co mạch. Những tiểu huyết cầu (platelets) bám vào những chổ hư hại và tiết ra những chất lôi cuốn các tế bào máu khác (cytokines), những yếu tố tăng trưởng, và có thể tạo ra phản ứng viêm sưng (inflammatory reaction). Sau khi phản ứng viêm sưng bắt đầu, LDL cholesterol bám trực tiếp vào thành mạch máu và tạo ra những tế bào phình lớn (foam cells). Những tế bào phình lớn này là thực bào (macrophages) chứa đầy mỡ. Kết quả là tạo ra những vết mỡ trên thành mạch máu. Cuối cùng, những tế bào cơ trơn (smooth muscle cells) của thành mạch máu và sinh sôi nảy nở. Chúng gia tăng số lượng hợp chất ngoài tế bào (extra cellular matrix proteins) và tạo ra những chổ chai cứng của mạch máu (organized atheroslerosis plaques).Ngoài ra insulin có chức năng làm mạch máu dản nở. Khi có sự đề kháng insulin, đặc tính này mất đi. Sự co mạch làm cho bề mặt mạch máu tiếp xúc với tế bào bắp thịt giãm đi. Do đó, cơ hội đường đi vào bắp thịt cũng bị giãm. Như một cánh cửa mở lớn, gió lùa vào nhiều hơn cánh cửa khép bớt lại.4/ Sự gia tăng chức năng đông máu:Như đã trình bày trên về cơ chế đông máu. Những người bệnh tiểu đường loại 2 có sự đề kháng insulin đưa đến sự đông máu trong mạch nhiều hơn bình thường. Sự đông máu ở nảo đưa đến tắc nghẻn mạch máu nảo và có tai biến mạch máu nảo (stroke). Và tương tự, sự đông máu xảy ra ở tim đưa đến nhồi máu cơ tim (heart attack/myocardial infarction). Ở những người mập phệ thường bị đông máu trong bắp chân (calf). Sự kiện này là sự đông máu trong các tỉnh mạch nằm sâu trong bắp thịt (deep vein thrombosis-DVT). Những cục máu đông theo tỉnh mạch về tim rồi lên phổi (thromboembolism) tạo ra triệu chứng khó thở vì thiếu dưỡng khí. Bệnh nhân sẻ chết nếu không được điều trị kịp thời.Cho nên 4 hội chứng: Mập phệ, Mỡ trong máu cao, Cao huyết áp, và Đông máu trong mạch là 4 hội chứng tử vong (deadly quartets). Mập phệ, mỡ trong máu cao, và cao huyết áp hợp lại thành hội chứng biến dưỡng (metabolic syndrome). Hội chứng này là giai đoạn chuyển tiếp giữa sự đề kháng insulin và bệnh tiểu đường loại 2 bộc phát toàn diện. Ở giai đoạn chuyển tiếp này, nếu ta chửa trị đúng cách, bệnh tiểu đường loại 2 sẻ không xảy ra. Chửa trị hội chứng biến dưỡng chỉ cần thay đổi cách sống:

Mỡ trong máu cao (Lipid abnormality):Các nhà khoa học nhận thấy rằng sự thay đổi thành phần của lipoproteins đi đôi với sự đề kháng insulin và làm tăng cơ hội bị bệnh tim mạch. Như tôi đã đề cập trên, có sự gia tăng triglycerides (mỡ xấu) đi đôi với sự giãm mỡ tốt HDL. HDL có chức năng bảo vệ tim. Sự thay đổi này xãy ra nhiều năm trước khi có sự thay đổi đường trong máu (đường trong máu lên cao). Mặc dù mỡ xấu LDL (low density lipoprotein) không thay đổi nhưng thành phần của nó thay đổi. Đó là sự tăng lipoprotein Apo B có phân tử nhỏ dể đóng vào thành mạch máu gây ra nhồi máu cơ tim (heart attack) và tai biến mạch máu nảo (stroke). Và sự giãm lipoprotein Apo A1 có dạng phân tử lớn và không gây những nguy hiễm về tim mạch. Người ta cho rằng sự đề kháng insulin trong tế bào gan và bắp thịt tạo ra sự gia tăng các loại mỡ xấu (bad cholesterols) trong máu và tạo ra bệnh chai cứng mạch máu (atherosclerosis)Chức năng của tế bào trong thành mạch máu (endothelial function)- Cao áp huyết:Các tế bào trong thành mạch máu tiết ra hóa chất làm co và dản mạch máu. Những chất làm dản mạch như nitric oxide (NO), prostacyclin, bradykinin và endothelium-derived hyperpolarization factor. Những chất co mạch gồm: endothelin, superoxide anion, endothelium-derided constricting factor, angiotensin II sản xuất tại chổ, và thromboxane. Những chất này không những điều khiển sự co dản mạch, chúng còn ảnh hưởng đến sự đóng cholesterol lên thành mạch máu. Những tác dụng của chúng làm tiểu cầu dính lại (platelet adhesion), co lại (aggregation), và tạo ra cục máu đông (thrombogenicity). Nếu có sự hư hại của tế bào trong thành mạch máu sẻ đưa đến sự sản xuất ra nhiều chất co mạch. Những tiểu huyết cầu (platelets) bám vào những chổ hư hại và tiết ra những chất lôi cuốn các tế bào máu khác (cytokines), những yếu tố tăng trưởng, và có thể tạo ra phản ứng viêm sưng (inflammatory reaction). Sau khi phản ứng viêm sưng bắt đầu, LDL cholesterol bám trực tiếp vào thành mạch máu và tạo ra những tế bào phình lớn (foam cells). Nhũng tế bào phình lớn này là thực bào (macrophages) chứa đầy mỡ. Kết quả là tạo ra những vết mỡ trên thành mạch máu. Cuối cùng, những tế bào cơ trơn (smooth muscle cells) của thành mạch máu và sinh sôi nảy nở. Chúng gia tăng số lượng hợp chất ngoài tế bào (extra cellular matrix proteins) và tạo ra những chổ chai cứng của mạch máu (organized atheroslerosis plaques).Sự gia tăng chức năng đông máu:Như đã trình bày trên về cơ chế đông máu. Những người bệnh tiểu đường loại 2 có sự đề kháng insulin đưa đến sự đông máu trong mạch nhiều hơn bình thường. Sự đông máu ở nảo đua đến tắc nghẻn mạch máu nảo và có tai biến mạch máu nảo (stroke). Và tương tự, sự đông máu xảy ra ở tim đưa đến nhồi máu cơ tim (heart attack/myocardial infarction). Ở những người mập phệ thường bị đông máu trong bắp chân (calf). Sự kiện này là sự đông máu trong các tỉnh mạchnằm sâu trong bắp thịt (deep vein thrombosis-DVT). Những cục máu đông theo tỉnh mạch về tim rồi lên phổi (thromboembolism) tạo ra triệu chứng khó thở vì thiếu dưỡng khí. Bệnh nhân sẻ chết nếu không được điều trị kịp thời.Tóm lại, đường trong máu lên cao phá hư thành mạch máu, mỡ đóng vào thành mạch cộng với sự gia tăng đông máu. Các mạch máu nhỏ cũng như mạch máu lớn bị hư hại. Từ đó biến chứng phát sinh.1/ Biến chứng ở mắt:

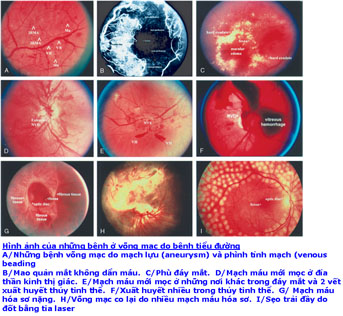
Mờ mắt và mù loà là những biến chứng thường xãy ra ở người bệnh tiểu đường.

Bệnh tiểu đường loại 2 gây ra 60% của tất cả các trường hợp suy thận (kidney failure) và cần phải được lọc máu (kidney dialysis). Ghép thận (kidney transplant) do bệnh tiểu đường đứng hàng đầu chiếm tổng số 40% các trường hợp. Biến chứng này xãy ra nhiều ở da đen và da màu. Ở bệnh tiểu đường loại 1, chúng ta sẻ thấy 5 giai đoạn diển biến đi đến suy thận:
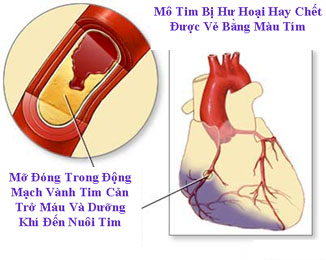
Thường bệnh nhân đến với bác sỉ là những triệu chứng thiếu máu cơ tim (ischemic heart disease), khó thở do suy tim (heart failure), tai biến mạch máu nảo (stroke), hoặc chân bị lở không lành, và các vị bác sỉ phát giác ra bệnh nhân của mình có tiểu đường loại 2.Người bệnh tiểu đường loại 2 có cơ hội bị bệnh về tim 2-4 lần người bình thường. Nếu họ hút thuốc thì con số này sẻ lên đến 10 lần nhiều hơn. Vì thế, việc bỏ thuốc lá rất là quan trọng. Tôi thường dùng những danh từ mạnh mẻ để nói với bệnh nhân tiểu đường loại 2 là “ông hay bà nếu muốn sống phải ngừng hút thuốc ngay”. Biến chứng này xảy ra sau khi mạch máu ở tim hay động mạch cổ (carotid arteries) hay chân tay bị ngẻn đến 90%, triệu chứng mới bắt đầu xuất hiện:

thường xảy ra ở người bệnh tiểu đường lớn hơn 65 tuổi. Chiếm tỉ lệ 9% của tất cả các người bị bệnh tiểu đường. Ở lứa tuổi 45-64 tuổi, người bị bệnh tiểu đường có biến chứng này nhiều hơn người bình thường cùng lứa tuổi 5 lần. Biến chứng này do mỡ đọng trong thành mạch máu nảo. Những mãnh vở của lớp mỡ này tạo ra sự tắc nghẻn mạch máu. Hoặc thành mạch máu quá cứng dể bị vở và gây ra xuất huyết trong nảo. Người Việt và người Hoa (chinese origin) thường bị chứng xuất huyết nảo nhiều hơn là bị tắc nghẻn mạch máu (hemorrhagic stroke>infarct stroke). Để ngừa biến chứng này, thuốc hạ mở (statin: Lipitor, Zōcor, Crestor…) và aspirin với liều thấp (81 mg mổi ngày) rất hửu hiệu. Ngoài ra những bất thường như dị dạng (malformation) của mạch máu nảo cũng gây ra nhiều tai biến mạch máu nảo. Cho nên chưa có biện pháp ngăn ngừa chúng hửu hiệu 100%.

Người
bị bệnh tiểu đường loại 2 không dư đường mà cũng không thiếu đường. Có sự
vận chuyển đường trong cơ thể của người bệnh chậm hơn người bình thường.
Đây là một bệnh biến dưỡng do ăn quá nhiều và thiếu hoạt động. Thêm vào
đó, người bệnh có di truyền làm cho insulin của họ làm việc không được hửu
hiệu. Sửa đổi sự sai lạc về di truyền đang được các nhà khoa học tích cực
nghiên cứu và tìm tòi. Nhưng hai yếu tố: ăn uống và hoạt động có thể sửa
chửa được bởi người bệnh. Thực ra, tổ tiên của người Việt đã tìm ra cách
trị bệnh tiểu đường loại 2 từ lâu lắm rồi nhưng con cháu của họ không hiểu.
Cách ăn ít và ăn nhiều lần, 3 bửa ăn chính và 3 bửa ăn lót lòng, đã có từ
lâu ở Việt Nam và đây cũng là cách ăn uống để trị tiểu đường loại 2 hiện
nay. Ngoài ra, người ta đã chứng minh được rằng khi ăn vào (đường qua
ruột) đường tiêu hóa tiết ra chất incretin tác động mạnh vào tế bào beta
nên insulin được tiết ra nhiều hơn nếu ta ăn. Nhịn đói là phương pháp đưa
đến tử vong nhanh hơn.
Mọi Người cho rằng người bệnh tiểu đường không được ăn ngọt ?
Quan
niệm này chỉ đúng một
phần nhỏ. Đúng chổ nào, sai chổ nào tôi sẻ trình bày sau đây:
v
Đúng ở
chổ là khi đường trong máu còn cao,
người bệnh không nên ăn đường (glucose)
dù là đường cát hay đường thẻ. Không ăn có nghiã là không nêm vào thức ăn
khi nấu nướng nhiều hay uống nước có đường nhiều. Để nhận diện trong đồ
hộp thực phẩm, tiếng Anh gọi là sugar hay glucose. Tránh những đồ ăn nấu
sẳn hay đồ hộp có nhiều đường. Lý do là đường glucose vào trong ruột ta
và đi thẳng vào trong máu rất nhanh. Trong việc điều trị bệnh tiểu đường,
ta phải tránh làm những gì giúp cho đường lên cao quá hay xuống thấp quá.
Cả hai điều này đều đưa đến những biến chứng nguy hiễm cho sức khoẻ. Ở
những người bệnh tiểu đường đã điều chỉnh đường rất tốt, họ nên tránh uống
nước ngọt (7-up, coke, pepsi…) thường xuyên hoặc nêm nhiều
đường vào thức ăn. Riêng người bị bệnh tiểu đường, uống cà-phê với đường
diet như saccharine, twin…
v
Đường quá thấp
trong máu (nhỏ hơn 3 mmol/L hay 55 mg/dL) có thể làm cho bệnh nhân hôn mê
và nguy hiễm đến tính mạng. Trong trường hợp này, người bệnh phải uống
một ly nước apple juice hay orange juice, hoặc ăn 2-3 cái kẹo ngọt, hoặc
uống một ly nước pha với 2-3 muổng cà-phê đường cát. Sau đó, người bệnh
ăn uống thực phẫm hàng ngày. Trong trường hợp này, người bệnh phải dùng
đường glucose để làm đường trong máu trở lại bình thường nhanh chóng. Để
tránh đường trong máu lên quá cao hay xuống quá thấp, bệnh nhân phải có
một máy thử đường (glucometer Asensia, one step…) và thử đường trong máu
liền nếu ta không được khoẻ vì một lý do nào đó.
Đường sucrose làm chất ngọt trong
đồ hộp và đường cho người bệnh tiểu đường. Có 12 nghiên cứu về loại đường
này cho thấyđường sucrose làm tăng đường trong máu rất ít và chậm.. Có
khi nó làm đường trong máu giãm đi. Cho nên đường sucrose có thể xữ dụng
cho người bị bệnh tiểu đường nhưng với số lượng cho phép của chính phủ.
Người bệnh có thể hỏi bác sỉ của họ số lượng đường sucrose cho bệnh nhân
có thể tiêu thụ mổi ngày là bao nhiêu?
Có loại đường fructose như mật ong
(thiên nhiên chứ không phải thứ mật ong do người nuôi), sirô bắp (corn
syrup), đường mật (molasses), nước trái cây nguyên chất, dextrose là những
chất ngọt làm tăng đường trong máu không đáng kể. Cho nên khi đường trong
máu xuống quá thấp, người bệnh không nên dùng đường fructose để điều trị
cấp cứu. Fructose có nhiều trong trái cây, rau cải, và mật ong thiên
nhiên. Đường fructose cũng cho 4 calories cho mổi gram đường này. Ăn vừa
phải thì tốt. Ăn nhiều quá cùng một lúc thì cũng làm cho đường trong máu
lên cao.
Đường sorbitol, manitol, và xylol còn gọi
là đường rượu (sugar alcohol) dùng làm chất ngọt trong thực phẫm đã
được biến chế (đồ hộp). Các loại đường này cho 2-3 calories cho mổi
gram. Điều bất tiện là dùng nhiều đường này sẻ bị tiêu chảy. Điều này
còn tùy thuộc sự nhạy cãm của mổi người. Ăn các loại đường rượu trên 50
grams mổi ngày chắc chắn sẻ bị tiêu chảy. Cho nên, có người dùng sorbitol
làm thuốc xổ. Nếu ăn ít hoặc vừa phải đường rượu, đường trong máu không
tăng đáng kể.
Nếu bệnh nhân không ăn được đường cát, vậy bệnh nhân muốn uống cà-phê hay
bánh ngọt thì sao?
Khi bệnh
nhân đã điều chỉnh được đường trong máu ở mức độ bình thường, họ có thể ăn
được đường với lượng ít mổi lần. Nếu họ không điều chỉnh được đường theo
ý muốn, họ phải xử dụng đường cho người tiểu đường (đường
diet) như aspartame, acesulfame K, saccharin, sacralose… hiện nay
được chính phủ cho phép xử dụng với những tên thương mại khác nhau. Những
chất này đã được các cơ quan kiễm soát thực phẫm và thuốc men của chính
phủ thử nghiệm rất kỷ và có thể dùng cho bệnh nhân được. Số lượng bệnh
nhân dùng hàng ngày rất thấp so với số lượng mà bệnh nhân có thể dùng được
trong phạm vi an toàn. Ví dụ như aspartame, bệnh nhân có thể ăn khoảng
100-200 g trong vòng 2 tuần lể ỏ người nặng 50 kg. Nhưng chính phủ cho
phép dùng lên đến 2500 g cho mổi 2 tuần lể.
Người ta đồn rằng bệnh tiểu đường không ăn được trái cây, mà chỉ ăn được
rau cải và gạo lức, có đúng không?
Đã là thực phẩm thì phải có chất bổ dưỡng để cơ thể xử dụng. Trước đây,
các nhà dinh dưỡng và các bác sỉ cho rằng những thực phẫm ngọt không nên
ăn vì sợ đường cao! Cho nên trái cây ngọt nhất là trái cây vùng nhiệt đới
không nên ăn. Và những thực phẫm nhiều
chất sơ và sợi (fiber) tốt cho người tiểu đường vì nó có giá trị
dinh dưỡng thấp(low glucose index). Những điều này không hoàn toàn đúng
nữa vì những lý do sau đây:
v
Cơ thể
của người bình thường hay bị bệnh tiểu đường đều cần chất dinh dưỡng để
sống. Mổi thức ăn có giá trị dinh dưỡng khác nhau. Có nghiả là có những
chất bổ dưỡng khác nhau và đều cần cho cơ thể cả. Trị bệnh tiểu đường
theo lối củ trước đây làm bệnh nhân bị suy dinh dưỡng và cơ thể yếu đi.
Bệnh nhân không chết vì tiểu đường mà chết vì suy dinh dưỡng hoặc nhiễm
trùng. Mọi người cần phải ăn. Như tôi đã định nghiả trước đây: bệnh
tiểu đường loại 2 là có sự quản lý đường không chặt chẻ, bênh nhân không
dư đương hay thiếu đường. Điều này giống như người bình thường có xe vận
tải đường 10 tấn còn người bệnh tiểu đường loại 2 chỉ có xe vận tải đường
5 tấn. Do đó, người bệnh ăn ít, nhai kỷ và ăn chẫm rải vì mất một thời
gian dạ dày và ruột non mới báo cho nảo biết là chúng ta đã ăn no. Nếu ăn
nhanh quá, chúng ta nuốt nhiều hơn là chúng ta cần. Lượng thực phẫm dư
thừa sẻ gây rắc rối.
v
Nếu người
bệnh nặng cân hơn bình thường hay mập phệ, họ sẻ ăn nhiều. Chúng ta bảo
họ nhịn, họ có làm theo một cách lâu dài không? Nếu họ không làm theo, ta
bảo họ không nghe lời bác sỉ ! (non-compliance) Sự thất bại này là do bác
sỉ không hiểu bệnh và bảo bệnh nhân làm sai! Họ không làm theo được. Nếu
chúng ta nhịn đói đến xây xẫm, tay chân bủn rủn, chúng ta có ăn không?
Nếu các vị bác sỉ trong hoàn cảnh này, họ cũng làm như bệnh nhân: Đói phải
ăn. Trước đây các bác sỉ sai lầm vì lúc đó họ chưa hiểu được cơ chế của
sự đề kháng insulin ( xin xem ở phần tại sao sự đề kháng insulin lại xảy
ra). Đến nay, các bác sỉ đã hiểu được điều này và họ đã thay đổi cách trị
liệu về sự ăn uống.
v
Có loại
thực phẫm cho ra đường nhanh và có loại thực phẫm cho ra đường chậm như
tôi đã trình bày trong câu hỏi bệnh nhân có nên ăn ngọt không. Nếu thực
phẫm cho ra đường nhanh, đường trong máu lên nhanh và cũng xuống nhanh.
Thời gian cơ thể ta tiếp xúc với đường trong máu cao ngắn hơn. Nếu thực
phẫm cho ra đường chậm và ta ăn nhiều, thực phẫm sẻ ở trong ruột non
(small intestine) từ 6-8 giờ. Đường từ thực phẫm cứ từ từ đi vào máu hoài,
cơ thể ta tiếp xúc với đường trong máu cao lâu hơn. Sự phá hoại cơ thể
của chúng ta nhiều hơn! Như vậy cái nào lợi hơn? Hơn nửa, theo William’s
Textbook of Endocrinology xuất bản năm 2003 đề nghị chúng ta không nên
phân biệt thực phẫm cho đường ra nhanh hay ra chậm. Đường ra chậm làm cho
lượng đường trong máu vẩn còn cao hơn tiêu chuẩn sau khi ăn 2 giờ; và có
lẻ nó hại nhiều hơn là lợi cho bệnh nhân về lâu về dài.
Vậy ăn như thế nào để đường không lên cao quá? Theo nguyên tắc, ta giử
đường trong máu khi đói hay sau khi ăn 2 giờ từ 4-7 mmol/L (73-127 mg/dL).
Nhưng có thể được, ta giử đường trong máu khi đói hay sau khi ăn 2 giờ vào
khoảng 4-6 mmol/L (73-110 mg/dL) là lý tưởng nhất. Đường trong máu ở mức
độ này thì bệnh nhân ít có biến chứng về sau. Chúng ta ăn những gì chúng
ta thích ngoại trừ: MỠ và ĂN NHIỀU
ĐƯỜNG CÁT, ĐƯỜNG THẺ . Như tôi đã trình bày về đường cát đường thẻ
rồi. Người bệnh tiểu đường loại 2, mỡ (cholesterol) cao, đóng vào thành
mạch máu tim và nảo dể đưa đến nhồi máu cơ tim (heart attack) hay tai biến
mạch máu nảo (stroke). Nên tránh mỡ là điều rất quan trọng để ngừa những
biến chứng này. Ngoài ra 1 gram mỡ hoặc dầu cho 9 calories trong khi 1
gram đường cho ra 4 calories. Số calories trong mổi bửa ăn càng cao,
đường trong máu càng lên cao. Ăn nhiều năng lượng quá trong cùng một lúc
sẻ mập và bệnh càng nặng hơn.
Để tránh ăn cùng một lúc qúa nhiều đường, ta ăn làm nhiều lần. Ta nên ăn
làm 6 lần, 3 bửa ăn chính và 3 bửa ăn lót lòng. Mổi lần ta ăn ít thôi.
Mổi ngày ta có 8 giờ nghỉ ngơi và ngũ, 16 giờ làm việc và sinh hoạt. Cho
nên, mổi 3 giờ, chúng ta nên ăn một lần và ăn với số lượng ít. 3 bửa ăn
chính: ăn điễm tâm (breakfast), ăn trưa (lunch), ăn tối (dinner or
supper). Giữa 2 bửa ăn chính, ta ăn nhẹ (snack). Ăn như vậy có những
điều lợi sau đây:
v
Ăn
nhiều lần ta có thể ăn ít đi. Làm thế nào để cho bệnh nhân ăn nhiều lần
và đừng ăn nhiều trong mổi lần, tôi sẻ đề cập trong phần điều trị sau.
v
Giữ đường trong máu không cao quá mà cũng không thấp quá
Thay vì
ta nhịn cơm để ăn trái cây tráng miệng, ta ăn trái cây vào bửa ăn lót lòng
(snack). Ta phải ăn nhiều trái cây chia ra làm nhiều lần trong ngày. Vì
trái cây có nhiều sinh tố (vitamins) cần cho sự dinh dưỡng trong cơ thể.
Hơn nửa, trái cây có nhiều chất sợi và những chất nhuận trường thiên nhiên
giúp ta tránh được táo bón.
Rau cải có nhiều chất sợi, sinh tố như trái cây, và những chất có thể
chống ung thư. Như broccoli, giá sống chứa chất chống lại sự tăng trưởng
của ung thư vú, phổi, và ruột già ( breast cancer, lung cancer, and colon
cancer).
Mổi người bệnh tiểu đường loại 2 nên có máy thử đường tại nhà để theo dỏi
sự ăn uống của mình. Nhưng đường trong máu cũng như thời tiết, có lúc lên
lúc xuống. Nhưng số lần đường trong máu cao phải ít hơn số lần đường
trong máu bình thường. Đừng hoảng hốt lo sợ, vì lo sợ, hoảng hốt có thể
làm đường trong máu lên cao.
Tôi không nghĩ là những điều tôi đề nghị làm cho bệnh nhân khó theo. Có
một điều khó tin nhưng là sự thật: ai ăn một bửa cơm mổi ngày sẻ dể bị
mập hơn là người ăn nhiều lần mổi ngày!
Ở Việt Nam, tôi ăn mặn quen rồi. Bác sỉ bảo tôi ăn lạt, làm sao tôi ăn
được?
Đúng! Việt Nam là một xứ nóng, chúng ta đổ mồ hôi nhiều. Có nhiều
chất muối trong mồ hôi, nên mồ hôi
mặn. Tôi không ngạc nhiên là thực phẫm tại Việt Nam quá mặn. Ở Bắc Mỹ,
khí hậu ôn đới như ở Mỹ và khí hậu của Bắc Cực của Canada (ngoại trừ
Vancouver), chúng ta ít đổ mồ hôi, nên lượng muối ăn vào ít được thải ra
ngoài. Khi muối trong máu nhiều sẻ giử nước trong cơ thể nhiều và đưa đến
vấn đề phù thủng, mệt cho tim và phổi… Nhất là người bị cao huyết áp
(high blood pressure), yếu hay suy thận (renal impairment or renal
failure) và người mập phệ (có cân nặng/chiều cao > 28), sự giữ nước trong
cơ thể quá nhiều sể gây ra hậu qủa trầm trọng. Cho nên, những người bị
bệnh tiểu đường loại 2 đi đôi với cao áp huyết chỉ ăn 2,4 grams muối mổi
ngày. Có nghỉa là ăn rất lạt. Điều này, chúng ta tập dần sẻ quen vì
chúng ta không có nhu cầu nhiều muối như ở Việt Nam.
Những người bệnh tiểu đường loại 2 không có cao huyết áp hay suy thận, ăn
khoảng 3 grams muối mổi ngày. Có nghỉa là ăn lạt hơn người bình thường
một chút. Những người bệnh tiểu đường loại 2 với suy thận, ăn ít hơn 2
grams muối mổi ngày. Có nghỉa là nêm rất ít muối vào thức ăn khi nấu
nướng, và không thêm mắm hay muối khi ngồi lên bàn ăn. Ăn rất lạt.
Tôi uống bia lâu rồi, chú không uống rượu và tôi có bệnh tiểu đường. Bỏ
bia rượu đời lạt lẻo vô vị. Tôi uống bia được không?
Bia và rượu là hai sản phẫm khác
nhau nhưng có chung một đặc tính. Đó là chứa chất rượu (alcohol). Bia
chứa chất rượu ít hơn, từ 2% cho đến 6% tùy theo loại bia. Rượu mà mọi
người thường gọi có nhiều loại khác nhau: rượu nho (wine) chứa 10%-15%
chất rượu (alcohol) được tiêu thụ nhiều ở đất Bắc Mỹ và Âu Châu. Rượu
mạnh như whisky, cognac hay brandy chứa từ 30%-45% chất rượu. Còn các
loại rượu do những người dân không chuyên nghiệp làm lấy như home-made
wine hoặc rượu đế hay rượu nếp ở Việt Nam thì nồng độ rượu vô chừng, có
thể từ 10% cho đến 60% chất rượu (như rượu tắt-kè). Cho nên người bị bệnh
tiểu đường phải nên biết mình uống bao nhiêu chất rượu vào người chứ không
phải loại nào. Người bệnh nên tránh “home-made wine” và rượu đế hay rượu
nếp của Việt Nam. Vì chúng ta không biết rỏ thành phần rượu trong các
loại rượu này.
Khi uống
nhiều rượu, nảo bộ của ta dể quên đi những điều gì ta nên làm như tập thể
dục, uống thuốc đúng giờ. Cho nên uống rượu phải tùy thuộc hoàn cảnh của
bệnh nhân. Tốt hơn hết, người bệnh phải hỏi bác sỉ của mình trước khi
uống.
v
Bệnh tiểu
đường loại 1: lúc đường trong máu chưa ổn định không nên uống bia hay
rượu. Nếu đường trong máu đã ổn định một thời gian vài tháng, có thể uống
1-2 lần bia hay rượu trong những bữa ăn trong một ngày. Mổi lần uống 1
chai bia 12 oz, hoặc môt ly rượu nho (wine) 5 oz, hoặc whisky hay cognac
1,5 oz. Chỉ được uống trong bữa ăn, không ăn không uống rượu. Người
nghiện rượu và đàn bà có thai hay muốn có thai, tuyệt đối không nên uống
rượu dù trong hoàn cảnh nào.
v
Bệnh tiểu
đường loại 2: theo sách vở thì bệnh nhân có thể uống bia hoặc rượu ít nếu
họ không có những biến chứng như cao áp huyết, cao mỡ, suy thận … Nhưng
theo kinh nghiệm của tôi, những người Việt với bệnh tiểu đường loại 2
thường có loại thấp khớp (phong thấp) cấp tính gọi là thống-phong (gout)
do uric acid trong máu lên cao đột ngột. Uric acid gia tăng nhanh chóng
sẻ đi vào trong các khớp xương và làm sưng đỏ nóng đau các khớp. Sự đau
đớn làm bệnh nhân không tài nào ngủ được. Nó thường xảy ra ở đầu gối, cổ
chân, ngón chân cái làm bệnh nhân không đi được. Điều này làm bệnh nhân
không tập thể dục được. Kết qủa là đường trong máu lên cao. Theo ý kiến
của tôi là bệnh nhân tiểu đường loại 2 không nên uống rượu. Hơn nửa,
người Việt sanh đẻ tại Việt Nam có tỉ lệ 20% bị mang siêu vi trùng viêm
gan B và C (hepatitis B & C). Những người này uống rượu lâu ngày, họ có
cơ hội rất cao bị ung thư gan (liver cancer) hay chai gan/sơ gan (liver
cirrhosis). 2 bệnh này đều đưa đến cái chết dù có thay gan (liver
transplant). Nếu bệnh nhân muốn uống rượu, nên hỏi bác sỉ của họ trước.
Tôi muốn xuống cân nên tôi ăn ít. Vậy tôi có cần uống sinh tố mổi ngày
hay không?
Nếu tỉ lệ cân nặng trên
chiều cao (BMI) lớn hơn 23 ở người Việt (25 cho dân da trắng hay đen),
người bệnh tiểu đường nên giãm cân. Trước khi làm quyết định này, người
bệnh cần bàn với bác sỉ gia đình của họ trước.
Trên nguyên tắc, chỉ được giãm 10% cân nặng của cơ thể mổi năm. Ví dụ, cơ
thể ta cân nặng 70 kg chỉ nên giãm 7 kg trong năm đầu tiên. Năm tới, ta
chỉ giãm 6,3 kg (vì lúc này cân nặng là 63 kg). Muốn giãm cân, ta giãm số
lượng thực phẩm và tăng thời gian thể dục. Giãm bao nhiêu thực phẫm, ta
nên bàn luận với chuyên viên dinh dưỡng (dietician). Ở những nơi không có
chuyên viên dinh dưỡng, người bệnh có thể làm theo nguyên tắc sau:
v
Giãm ¼
hay 1/3 số lượng thực phẫm họ đang ăn.
v
Cắt bỏ
tất cả các loại mỡ động vật trong thịt cá trước khi nấu nướng.
v
Giãm đến
tối thiểu các loại dầu thực vật khi nấu ăn.
v
Số lượng
còn lại, ta giãm những chất bột như gạo, mì, bánh mì…
Nếu chỉ
giãm ăn mà không thể dục cũng không tốt và không thành công. Chúng ta
không làm tiêu hao năng lượng trong cơ thể thì chúng ta không giãm cân
được. Đi bộ từ 5-10 cây số (km) mổi ngày sẻ giúp ta khoẻ mạnh và giãm cân
nhanh. Sự giãm cân giúp đường trong máu dể điều chỉnh hơn và ta không cần
uống nhiều thuốc như lúc mập phệ. Sự giãm cân giúp cho sự đề kháng
insulin trong cơ thể cũng giãm đi rất nhiều ở những người mập phệ. Những
người ốm lại có sự đề kháng insulin cao đặc biệt xãy ra ở người Việt thì
rỏ ràng không cần giãm cân mà cần cách trị liệu khác.
Những người mập phệ phải giãm số lượng thực phẫm hàng ngày. Họ phải uống
một viên đa sinh tố (multivitamins) hàng ngày. Thường một viên đa sinh tố
chứa vào khoảng 400 mcg folic acid có lẻ đủ cho người bệnh tiểu đường loại
2. Những người bị thiếu máu cơ tim (ischemic heart disease) đã được thông
tim (coronary angioplasty) cần có 1mg folic acid mổi ngày, 400 mcg vitamin
B12 mổi ngày, và 10 mg pyridoxine mổi ngày. Với những số lượng sinh tố
nàyđã được chứng minh là ngăn ngừa động mạch vành tim bị nghẻn trở lại.
Vì những lượng sinh tố vừa kể làm giãm số lượng homocysteine trong máu.
Sinh tố và khoáng chất (minerals)
cần thiết cho cơ thể. Bình thường những người ăn uống đầy đủ (ăn đủ loại
thực phẫm trong mổi bửa ăn), không cần uống sinh tố hay khoáng chất.
Ngoại trừ những trường hợp sau:
v
Muốn giãm
cân nặng của cơ thể nhiều.
v
Những
người không ăn thịt và cá hoặc ăn chay trường.
v
Những
người già ăn uống kém.
v
Những
người có thai hay cho con bú.
v
Những
người uống thuốc có ảnh hưởng đến sinh tố.
v
Những
người có đường trong máu quá cao và có nhiều đường trong nước tiểu.
v
Những
người suy dinh dưỡng.
v
Những
người suy tim (heart failure) hay những người bị nhồi máu cơ tim (heart
attack)
v
Những
người bị suy thận (kidney failure/renal failure).
Tuy nhiên
thừa sinh tố cũng không tốt. Sinh tố không có nghiả là uống càng nhiều
càng tốt. Ví dụ như sinh tố A (vitamin A), nếu uống nhiều quá sẻ bị tăng
áp lực trong nảo và làm nhức đầu, ói mữa dử dội. Trước khi uống sinh tố
hay khoáng chất phải hỏi bác sỉ gia đình trước.
Tôi nghỉ là tôi mập! và cần xuống cân. Số lượng thực phẫm tôi phải ăn là
bao nhiêu
Hầu hết các cô, các bà nghỉ mình mập! Đa số các ông và thanh niên không
nghỉ là mình mập! mà cho là “đô con” (to lớn, vạm vở). Chử mập trong y
học không phải là sự suy nghỉ (ấn tượng- impression) của mọi người về mình.
Mập trong y học căn cứ vào cân nặng và chiều cao hay người Bắc Mỹ gọi là
BMI (Body Mass Index).
Theo kinh nghiệm của tôi và nhiều bác sỉ gia đình cùng với bác sỉ chuyên
về nội tiết/tiểu đường (endocrinologist/diabetologist) cho rằng người Việt
nên theo tiêu chuẩn sau đây:
v
BMI nhỏ
hơn 18 gọi là ốm, suy dinh dưỡng.
v
BMI từ
18-23: cân nặng lý tưởng
v
BMI từ
24-28: mập (overweight)
v
BMI lớn
hơn 28: mập phệ (obesity)
v
Mập phệ
có 3 hạng: 1, 2, và 3.
Mập phệ
là nguy hiễm cho sức khoẻ. Càng nặng cân càng dể mắc bệnh tiểu đường.
Để chính xác số lượng thực phẫm
người bệnh phải ăn hàng ngày, ta phải hỏi
chuyên viên dinh dưỡng (dietician). Nếu ai không tìm được chuyên
viên dinh dưỡng, có thể theo những nguyên tắc sau đây (Nhưng không bằng
chuyên viên dinh dưỡng):
v
BMI=18-23: người bệnh vẩn ăn số lương thực phẫm họ ăn mổi ngày.
v
BMI > 23
·
Giãm ¼
cho đến 1/3 số lượng thực phẫm mổi ngày.
·
Giãm 50%
số lượng thịt cá mổi ngày (nếu ăn quá nhiều thịt cá thì giãm 75%). Nếu ai
đã ăn ít thịt cá thì không nên giãm.
·
Cắt bỏ
tất cả mỡ động vật – giãm dầu thực vật cho đến lượng tối thiểu đủ để nấu
nướng.
·
Số còn
lại giãm chất bột như gạo, bún, mì, bánh mì…
·
Tăng số
lượng trái cây và rau cải để bù vào chổ trống của bao tử.
Những
việc tăng hay giãm thực phẫm nên bàn luận với bác sỉ của mình. Mổi người
có những nhu cầu khác nhau, tôi không thể vắn tắc trong vài câu mà mô tả
được hết các nhu cầu của mổi người
Tôi sẻ bàn luận đến thành phần thực phẫm hơn là số lượng. Trong thực phẫm
có 3 nhóm dinh dưỡng chính.:
-
Chất ngọt (glucid/carbohydrate) cho 4 calories trong 1 gram: cơm gạo, bánh mì, bún…
-
Chất đạm (protein) cho 4 calories trong 1 gram: có nhiều trong thịt cá và các loại đậu
-
Chất mỡ (lipid) cho 9 calories trong 1 gram: mỡ động vật, dầu thực vật.
Các thực
phẫm đều có những chất khác nhau như cơm gạo chứa hầu hết là chất bột
nhưng nó cũng có một ít chất đạm. Thịt chứa phần lớn chất đạm và 10% đến
50% chất mỡ, và một ít chất ngọt. Như thịt gà (thịt ức) không da có
khoảng 10% mở nhưng thịt ba chỉ (ba rọi) chứa đến 50% mỡ. Đậu nành chứa
nhiều chất đạm và chất ngọt nhưng đậu phọng (peanut) chứa cả 3 loại: chất
ngọt, chất đạm, và dầu thực vật. Mỡ cá làm giãm cholesterol tạo ra bởi mỡ
thịt. Rau và trái cây có nhiều chất ngọt, sinh tố và rất ít chất đạm.
Chính những phức tạp này, tôi muốn bệnh nhân bàn luận với chuyên viên dinh
dưỡng hay bác sỉ gia đình.
Trong vủ trụ, đấng tạo hoá tạo ra các sinh vật và cây cỏ. Sinh vật và cây
cỏ nuôi dưỡng cho nhau theo hệ thống tuần hoàn của thiên nhiên. Đấng tạo
hoá tạo ra một vật đều có cái tốt và cái xấu của nó. Thích hợp với ta gọi
là tốt. Không thích hợp với ta gọi là xấu. Và đấng tạo hoá cũng tạo ra
vật đối kháng của nó. Người Trung Hoa gọi là âm và dương. Ví dụ như mỡ
thịt heo, bò, gà… tạo ra cholesterol xấu cho máu. Ngược lại, các loại mỡ
cá nhất là mỡ cá nục, cá thu (sardine và meckerel) làm giãm cholesterol
xấu. Broccoli và giá có hoá chất ngăn chận ung thư vú, phổi và ruột già
phát triển. Mỡ là một trong những chất kích thích ung thư vú phát triển.
Dựa vào nguyên tắc này, ta nên ăn nhiều loại thực phẫm khác nhau. Càng
nhiều loại càng tốt. Và cũng dựa trên nguyên tắc này, ta ăn lượng vừa
phải ở mổi loại thực phẫm. Nếu ăn nhiều một loại thực phẫm, những yếu tố
xấu của nó sẻ tích tụ nhiều và ta có những vấn đề sức khoẻ. Hơn nửa, cơ
thể của ta cần nhiều loại dinh dưỡng khác nhau ở trong nhiều loại thực
phẫm khác nhau. Cơ quan y tế của Mỹ và Canada đã làm bản tóm tắc chia các
loại thực phẫm ta thường ăn thành 4 nhóm chính:
-
Thịt và cá
-
Sữa và các sản phẫm từ sữa.
-
Chất bột
-
Rau và trái cây
Chúng ta ăn uống như thế nào cho khoẻ mạnh?
Theo cơ quan y tế của Mỹ và Canada, mổi ngày ta ăn đủ 4 nhóm thực phẫm
chính như tôi vừa đề cập trên. Tổ tiên người Việt dạy rằng con cháu phải
ăn đúng giờ, ăn có rau có thịt và rau cải, trái cây. Những điều này rất
đúng. Vì 95% người Việt bị tiêu chảy khi uống sữa tươi. Họ mất đi phân
hoá tố (enzyme) lactase trong ruột khi lớn lên. Hơn nửa, người Việt sống
gần sông và biển nên họ ăn cá, tôm, cua và thực phẫm từ biển nênhọ có đủ
lượng calcium như sữa cung cấp calcium ở người Âu Mỹ.
Theo sự
quan sát của tôi người Việt tại quê nhà bình thường ăn khoảng 55%-75% chất
bột, 10%-20% dầu thực vật và 20%-40% mỡ động vật và 5%-10% chất đạm.
Những người Việt tại Bắc Mỹ ăn khoảng 40%-60% chất bột, 10% dầu thực vật,
20%-40% mỡ động vật và 10%-20% chất đạm.
Theo
College of American Endocrinologists, người bệnh tiểu đường loại 2 nên ăn
thành phần thực phẫm sau đây:
-
Chất bột (carbohydrate) vào khoảng 50%-55%. Dầu thực vật vào khoảng 10%. Theo ý kiến của tôi, người Việt có thể ăn 50% chất bột. Về dầu thực vật không cần thay đổi. Vì chúng ta ăn nhiều chất bột đã 10 ngàn năm qua.
-
Chất bột có nhiều trong luá gạo, bánh mì, bún khoai, trái cây, sữa ít mỡ (skim milk)…
-
Dầu thực vật có nhiều trong các loại hạt: đậu (nut: peanut/đậu phọng), trái bơ (avocado) trái olive (ô liu), dầu thực vật…
-
Những
thực phẩm này có nhiều chất sợi (fibers) giúp ruột già dể vận chuyển, ngừa
các bệnh ung thư: ruột già, vú, và phổi.
-
Thịt và cá:
Người
Việt (Homo Sapiens) là hợp giống của chủng Đại Nam Á, chủng Đại Bắc Á, và
chủng Cổ Mã Lai (Indonesian bằng chứng ở nền văn hóa Hòa Bình). Họ định
cư tại vùng đồng bằng màu mỡ dọc theo bờ biển này. Khởi đầu, thực phẩm
chính là thịt và cá, thực phẩm phụ là ngủ cốc (lúa hoang, các loại hột,
rau, và trái cây) mà họ nhặt được từ môi trường chung quanh. Họ nuôi súc
vật để lấy thịt và sửa. Từ khi họ biết trồng cây lúa hoang (lúa Leviant),
cơm gạo có nhiều nên thành phần thực phẩm đã thay đổi qua 10 ngàn năm. Số
lượng thịt cá ta ăn lúc còn tại quê nhà là 10% hay ít hơn của tổng số
lượng thực phẩm mổi ngày.
Theo hội của các chuyên gia về tiểu đường ở Mỹ (College of American
Endocrinologist), số lượng chất đạm (protein) từ 10-20% thức ăn mổi ngày.
Vì chất đạm động vật (animal protein) làm thận làm việc tích cực (overfiltration)
sẻ mau mệt. Người bệnh tiểu đường với yếu thận hay suy thận (kidney
impairment or kidney failure) ăn chất đạm nhiều hơn 10% sẻ mau hư thận.
Không có nghiả không ăn thịt cá sẻ tốt. Theo tôi, người Việt với bệnh
tiểu đường không có biến chứng ở thận nên ăn khoảng 10% chất đạm nói chung
(chất đạm động vật và chất đạm thực vật: từ cá thịt và các loại đậu). Hơn
nửa, ăn ít cá và thịt làm giãm mỡ trong máu (cholesterol) người bệnh và
ngừa bệnh về tim mạch.
Tiến Sỉ Greg Arsenis của Mỹ làm một cuộc khảo cứu và nhận thấy rằng: nếu
bệnh nhân tiểu đường ăn thật ít thịt và cá (animal protein). Một bửa thịt
và cá trong mổi 2 ngày, và ăn đầy đủ số lượng thực phẩm không bị mất cân.
Lượng đường trong máu sể giãm 30% so với những người ăn uống bình thường (có
giãm số lượng thực phẩm để xuống cân). Và ông nhận thấy số lượng mỡ (cholesterol)trong
máu giãm 60%. Không ăn thịt cá ở thí nghiệm này có nghỉa là không ăn chất
đạm động vật và chỉ ăn chất đạm thực vật (vegetable protein) từ các loại
đậu, trái cây và rau. Vì nhiều chất đạm động vật sẻ làm cơ thể tiết ra
nhiều insulin. Insulin làm cho cơ thể tiết ra nhiều adrenalin làm tăng
huyết áp và làm insulin càng không hoạt động hửu hiệu. Điều này làm gia
tăng sự đề kháng insulin và đưuờng trong máu lên cao. Điều này không có
nghỉa không ăn chất đạm động vật sẻ tốt. Chất đạm động vật có những chất
dinh dưỡng cần thiết cho cơ thể của ta nhưng ta không nên ăn nhiều quá.
Có người sẻ hỏi: đường từ chất bột cũng làm gia tăng insulin trong máu.
Tại sao tôi lại khuyên người bệnh ăn nhiều chất bột và ít chất đạm? Xin
thưa rằng: ở người bình thường, chất đạm, chất bột, và chất mỡ đều làm gia
tăng insulin nhờ vào những cơ quan cãm ứng (glucose, protein and lipid
receptors) trong tuyến tụy (pancreas) phát hiện sự tăng những chất này
trong máu lên cao và bài tiết insulin nhiều hay ít tùy theo số lượng trong
máu. Ở người bệnh tiểu đường không điều chỉnh lượng đường trong máu lâu
ngày làm hư cơ quan cãm ứng với đường và tuyến tụy không bài tiết insulin
nếu ta chỉ ăn đường thôi.
-
Rau và trái cây: như tôi đã trình bày ở phần chất bột, rau và trái cây cho nhiều chất ngọt, sinh tố (vitamins), và chất sợi (fiber). Chất bột trong trái cây và rau chứa nhiều đường fructose. Mọi người sẻ nghỉ là ăn nhiều trái cây sẻ làm tăng đường trong máu cao. Điều này chỉ đúng một phần nhỏ là nếu ta ăn cùng một lúc quá nhiều. Vì đường fructose không làm tăng đường trong máu tăng nhanh như đường cát (glucose). Nó phải được thoái biến trong cơ thể thành đường glucose. Nên mất thời gian dài hơn mới làm đường trong máu lên cao. Trong thời gian đó insulin đã đem đường vào trong gan và bắp thịt một phần rồi. Nếu ta ăn 1 trái xoài nhỏ hoặc 1 trái chuối hoặc 1 múi sầu riêng vào giữa 2 bữa cơm thì chúng không làm đường trong máu tăng lên cao.
Ngoài ra,
sinh tố và chất sợi nhiều trong trái cây và rau, đậu còn có nhiều chất đạm
thực vật. Như đậu nành làm tàu hủ chưá hầu hết các chất đạm căn bản
(essential amino acids) cho cơ thể. Ngoài ra, đậu nành (soya bean) và
khoai lang (yam) chứa nhiều chất kích thích tố sinh dục nử như estrogen
thiên nhiên giúp cho người đàn bà cứng xương và giãm triệu chứng sau khi
tắt kinh (menopause). Đàn ông ăn vào làm cho mát, dịu được tính nóng nảy
và mất ngủ.
Hiển
nhiên, rau đậu và trái cây rất cần thiết cho người bình thường cũng như
người bệnh tiểu đường. Ăn rau đậu trong 3 bữa ăn chính. Và ăn trái cây
trong 3 bữa ăn phụ (snacks) giúp điều chỉnh đường trong máu và làm ta được
khoẻ mạnh.
-
Sữa và sản phẫm từ sữa: Sữa mà tôi đề cập đến là sữa bò tươi (homomilk). Sản phẫm từ sữa như phô-ma (cheese), egg nog… Sữa có nhiều chất đạm, calcium và chất ngọt (glucid) nhưng nó không có chất sắt (iron). Nên chúng rất tốt cho những người bị bệnh loảng xương (osteosporosis) nhất là phụ nử. Vì thế, uống sữa là bổn phận của qúi cô, qúi bà. Uống lúc còn trẻ, trước 40 tuổi có lợi nhiều hơn sau khi tắc kinh. Tuy nhiên những người lớn tuổi (đàn ông và đàn bà) vẩn cần nhiều calcium trong sữa nếu không ăn đồ biển nhiều (hầu hết người Bắc Mỹ không ăn đồ biển mổi ngày). Ở trẻ con trên 12 tháng, uống sữa vẩn có lợi nhưng có những vấn đềthường xảy ra ở trẻ con Việt Nam. Đó là bệnh thiếu máu do thiếu chất sắt. Các bà mẹ vì chiều con hay sợ con ốm nên khuyến khích con của mình uống sữa nhiều như lúc còn dưới 12 tháng. Kết qủa là đứa bé uống nhiều sữa và có cãm giác no. Nó không muốn ăn. Càng uống sữa nhiều hơn và càng ăn những thực phẫm khác ít hơn. Kết qủa là đứa bé bị thiếu chất sắt. Đứa bé trở nên trắng trẻo và có nhiều mỡ hơn. Cha mẹ lại mừng nhưng không biết con của mình càng lúc càng yếu hơn và dể đau bệnh hơn vì thiếu máu.
Người
tiểu đường loại 2 nên uống sữa không có mỡ (skim milk) hoặc có ít mỡ (1%
or 2% milk). Không nên ăn phô-ma (cheese) nhiều vì có nhiều mỡ (bad
cholesterol). Có một vấn đề mà bác sỉ da trắng ít để ý đến. Đó là 95%
người Việt uống sữa tươi bị tiêu chảy (lactose intolerance). Người Việt
dùng yếu điểm này làm một việc tốt. Họ uống sữa để dể đi tiêu (bowel
movement). Nhưng làm như vậy, chúng ta không có calcium vào máu. Để khỏi
bị tiêu chảy và đau bụng, ta pha 20 giọt Lactaid (chứa lactase) vào mổi
lít sữa tươi. Lắc đều và giữ trong tủ lạnh 24 giờ trước khi uống.
Nếu những
nơi thiếu sữa tươi hay không có sữa tươi như ở Việt Nam, ăn nhiều cá, tôm
cua hay đồ biển cũng có nhiều calcium. Nhưng, ăn tôm nhớ bỏ đầu và
ăn cua bỏ gạch. Vì gạch của tôm cua có nhiều mỡ xấu (bad
cholesterol).
BẢNG TÓM TẮT VỀ CÁCH ĂN UỐNG
Tóm lại
người bình thường hay người bị bệnh tiểu đường phải ăn đầy đủ 4 nhóm thực
phẫm chính. Để biết số lượng chính xác nên hỏi chuyên viên dinh dưỡng
(dietician). Tôi có thể tóm tắc vấn đề ăn uống đã bàn luận trong những
nguyên tắc sau đây:
MƯỜI ĐIỀU TÂM NIỆM
CỦA NGƯỜI BỆNH TIỂU ĐƯỜNG
-
Về năng lượng:
v
Ăn cho đủ
để giữ cân nặng vừa phải. BMI = 18-23 ở người lớn.
v
Ăn cho đủ
để trẻ em tăng trưởng và phát triển đầy đủ.
v
Ăn cho đủ
để người đàn bà có thai hay cho con bú không bị mất sức.
-
Về chất đạm (protein):
v
10% của
tổng số khẩu phần hàng ngày. Nói cách khác là giãm bớt cá và thịt.
v
Ở người
yếu thận hay suy thận (kidney impairment or kidney failure): 1 gram thịt
và cá cho mổi kg cân nặng của người bệnh.
-
Về mỡ (lipid): mỡ và dầu.
v
20% của
khẩu phần: gồm 10% mỡ động vật và 10% dầu thực vật. Có nghiã là bỏ tất cả
mỡ động vật ta thấy được.
-
Về chất bột và chất ngọt: (carbohydrate)
v
Cơm gạo,
bún, bánh mì, khoai củ...chiếm 50%, bao gồm chất sợi.
-
Về các chất ngọt khác: không phải đường glucose
v
Sucrose:
ăn theo khả năng của mình, dùng để thế cho đường làm chất ngọt trong thực
phẫm.
v
Dùng làm
đường cho người tiểu đường.
-
Về chất sợi:
v
Ăn tối
thiểu 35 grams mổi ngày. Có nghiả là khoảng 100 grams rau cải.
v
Ăn tối đa
là 1 kg mổi ngày. Ăn nhiều sẻ bị khó chịu bao tử và ruột.
-
Về muối mắm:
v
Ăn dưới 3
gram sodium mổi ngày, có nghiả là 7 grams muối ăn nếu không có biến chứng
ở thận hay cao áp huyết.
v
Ăn dưới
2,4 grams sodium mổi ngày có nghiả là 6 grams muối ăn mổi ngày nếu có cao
áp huyết.
v
Ăn dưới 2
grams sodium mổi ngày, có nghiả là khoảng 4,5 grams muối mổi ngày nếu có
suy thận. Ăn rất là lạt.
-
Về bia và rượu:
v
Mổi ngày
không uống nhiều hơn 2 chai bia (12 oz mổi chai)
v
Hoặc 2 ly
whisky hay cognac (1 ½ oz mổi ly)
v
Hoặc 2 ly
rượu nho (5 oz mổi ly)
v
Chỉ uống
trong bữa ăn.
v
Người
nghiện rượu, đàn bà có thai, và trẻ em không được uống bia hay rượu
v
Tốt nhất
là không uống rượu vì người bệnh tiểu đường uống nhiều loại thuốc. Rượu
có thể ảnh hưởng đến dược tính và dể bị viêm gan nếu uống với thuốc hạ mỡ
(statin hay fibrate).
-
Về Sinh Tố và khoáng chất: Vitamins and minerals
v
Như những
người không có bệnh tiểu đường và nên tham khảo với bác sỉ của mình trước.
-
Cách ăn uống:
v
Ăn đúng
giờ và ăn làm 6 bữa.
v
3 bữa
chính: ăn điểm tâm, ăn trưa, và ăn chiều (breakfast, lunch, and dinner).
Ăn vừa, ăn đủ, và không ăn ráng.
v
3 bữa phụ
hay lót lòng (snacks)
Tôi hy
vọng 10 điều tâm niệm này giúp cho mọi người bệnh ở mọi tầng lớp dể hiểu
và làm theo.
TRỊ BỆNH TIỂU ĐƯỜNG LOẠI 2 BẰNG TẬP THỂ DỤC
TẠI SAO PHẢI TẬP THỂ DỤC KHI CÓ BỆNH TIỂU ĐƯỜNG LOẠI
?
Bệnh tiểu
đường liên quan đến lượng insulin trong cơ thể. Tiến sỉ Andrea M. Kriska
của đại học Pittsburg, Pennsylvania cùng với các bác sỉ và tiến sỉ của các
đại học Boston, Phoenix, Victoria (Úc), Newcastle upon Tyne (Anh), bộ y tế
của đảo Mauritius và các cơ quan phòng dịch (CDC) tại Atlanta (Mỹ) đã làm
cuộc khảo cứu về bệnh tiểu đường của người thổ dân Pima tại Gila River
Indian Community thuộc tiểu bang Arizona vào năm 1987, và cuộc khảo cứu
tương tự về người dân đảo Mauritius gần đảo Madagasca thuộc Phi Châu vào
năm 1992.
Kết quả cho thấy sự khác biệt về số người bị mắc bệnh tiểu đường của 2
nhóm nói trên. Người thổ dân Pima có tỉ lệ những người mập nhiều hơn, và
họ ít có những hoạt động hàng ngày. Số lượng insulin trong máu của những
người thổ dân này cao hơn người ở đảo Mauritius và họ bị bệnh tiểu đường
nhiều hơn. Trái lại người ở đảo Mauritius hoạt động nhiều hơn và có số
lượng insulin trong máu thấp hơn và có tỉ lệ bệnh tiểu đường thấp hơn.
Hai cuộc khảo cứu trên đã chứng minh rằng sự hoạt động bằng chân tay làm
giãm sự phát triển của bệnh tiểu đường.
Mục đích của sự điều trị bệnh tiểu đường là làm giãm đường trong máu xuống
khoảng 4-6 mmol/L (73-109 mg/dL). Như tôi đã đề cập về cách điều trị bệnh
tiểu đường với 3 phương pháp: cách ăn uống, thể dục, và thuốc men. Thể
dục là phương pháp quan trọng nhất. Chúng ta cũng nên tìm hiểu qua vài
chi tiết về bệnh tiểu đường có liên quan đến thể dục
-
Khởi đầu người bệnh tiểu đường loại 1 do thiếu insulin trong máu. Những người này có biến chứng về tim mạch, nảo, mắt thận… ít hơn bệnh tiểu đường loại 2. Thể dục thể thao vẩn có nhiều hửu ích cho sự điều chỉnh đường trong máu. Nó làm giãm số lượng insulin cần thiết cho cơ thể.
-
Khởi đầu người bệnh tiểu đường loại 2 có dư hoặc nhiều insulin hơn cơ thể cần dùng. Nhưng cơ thể của họ không xữ dụng insulin đúng mức trong sự tiêu hoá đường (glucose) trong máu. Hay còn gọi là sự đề kháng insulin. Khi insulin trong máu lên cao, cơ thể người bệnh tiết ra nhiều adrenalin. Chính insulin làm cho cơ thể không xữ dụng insulin đúng mức. Hậu quả là đường trong máu lên cao. Có những yếu tố gây ra bệnh tiểu đường loại 2 theo William’s Textbook of Endocrinology 2003:
1.
Di truyền
2.
Tuổi tác và giống dân: người càng lớn tuổi càng dể mắc bệnh tiểu
đường. Và người Á Châu, thổ dân Mỹ Châu mắc bệnh tiểu đường nhiều hơn dân
da trắng.
3.
Cách sống của dân chúng: mập phệ, ít hoạt động, cách ăn uống, sống
theo kiểu tây phương (westernization), thành thị hoá (urbanization), hiện
đại hoá (modernization)
Chúng ta
thấy yếu tố cách sống của dân chúng là do thiếu hoạt động. Có thể ta chưa
đổi được yếu tố di truyền, tuổi tác và màu da nhưng ta có thể thay đổi
được cách sống bằng cách hoạt động nhiều hơn hay tập thể dục.
Như tôi đã trình bày trong câu hỏi trước, người bệnh tiểu đường
loại 2 có liên quan đến cân nặng và mỡ trong máu. Những người bệnh tiểu
đường loại 2 hầu hết cân nặng hơn người bình thường hay bị mập phệ
(obesity). Mỡ của họ ở nhiều ở bụng. Mỡ ở bụng phân tán ra và cho nhiều
những mỡ tự do trong máu (free fatty acids). Những mỡ này đóng vào màng
tế bào gan và bắp thịt và tích tụ nhiều trong những tế bào này. Mỡ tự do
ngăn cản sự vận chuyển đường vào tích trữ trong gan và bắp thịt. Kết quả
là đường trong máu lên cao. Nếu một người mập mà chỉ ăn kiêng và không
thể dục thì họ khó mà xuống cân và có thể bệnh đau. Khi người bệnh vận
động, sự tiêu hoá mỡ trong bắp thịt gia tăng gấp 2 lần bình thường. Người
bệnh sẻ mất cân, đặc biệt là mỡ bụng giãm đi nhiều. Sự đề kháng insulin
sẻ giãm và đường trong máu sẻ được quân bình.
Nhà khoa học Hurley và các cộng sự viên (textbook of sport injuries) đã
chứng minh điều này trên thực tế qua một cuộc thử nghiệm sau:
1.
Giai đoạn 1: Đo lượng đường và mỡ trong bắp thịt của 9 người đàn
ông sau 12 tuần lể giãm khẩu phần thực phẫm tới mức độ mà 9 người này vẩn
còn khoẻ mạnh.
2.
Giai đoạn 2: Huấn luyện 9 người này trong các bộ môn thể thao và
cho ăn uống đầy đủ. Sau 12 tuần lể, ông Hurley ghi nhận rằng sự biến
dưỡng đường và tiêu thụ mỡ triglycerides tăng lên gấp 2 lần bình thường.
Điều này cho thấy rằng việc tập thể dục thể thao giúp cơ thể giãm đường và
mỡ trong máu và bắp thịt, nhanh hơn là chỉ giãm khẩu phần ăn uống.
Hơn nữa người ta nhận thấy rằng khi insulin tiếp xúc tế bào của bắp thịt ở
người bình thường, những phu khuân vác đường (GLUT-4) cũa bắp thịt xuất
hiện nhiều ở những nơi tiếp xúc và vận chuyển đường vào trong bắp thịt. Ở
người bệnh tiểu đường loại 2, những phu khuân vác đường (GLUT-4) này không
xuất hiện nhiều như ở người bình thường. Họ vẩn chưa giải thích được
nguyên do một cách rỏ ràng. Theo William’s Textbook of Endocrinology,
hiện tượng đường đi vào tế bào gan và bắp thịt gia tăng khi tập thể dục có
lẻ không do insulin tác động vào. Sự tiếp thu đường của tế bào gan và bắp
thịt qua 2 lối: lối do insulin kích động (PI3K: PhosphatilInositol
3-Kinase) và lối không do insulin kích động (MAPK:
Mitogen Activated Protein
Kinase). Khi có sự đề kháng insulin, đường đi qua lối do insulin
kích động giãm đi nhiều. Có nhiều bằng chứng cho thấy khi tập thể dục, sự
co thắt bắp thịt và nhu cầu dưỡng khí (oxygen) gia tăng kích thích tố MAPK,
và tạo ra nhiều activated mitogen protein (AMP). AMP giúp tạo ra nhiều
5-aminoimidazole-4-carboxamide ribonucleozide (AICAR). Chính AICAR giúp
gia tăng phu khuân vác đường (GLUT-4) của tế bào bắp thịt xuất hiện ở màng
tế bào bắp thịt. Do đó có sự hấp thu đường vào bắp thịt. Các nhà khoa
học làm thí nghiệm chích vào 2 chân sau của con chuột và 2 bắp thịt,
soleus và gastrocnemius ở chân người. Kết quả là số lường đường hấp thu
vào những bắp thịt của chuột và người gia tăng lên 2 lần lúc chưa chích
chất AICAR. Những khảo cứu này cho thấy tập thể dục có tác dụng làm giãm
đường trong máu của người bệnh tiểu đường cũng như người bình thường.
Hai cơ chế nói trên đã nói lên tầm quan trọng của thể dục trong sự sửa
chửa những sai lầm của những cơ chế gây ra bệnh tiểu đường loại 2. Như
tôi đã trình bày trong phần biến chứng của bệnh tiểu đường loại 2 gây ra ở
những cơ quan trong người đều do đường trong máu lên cao lâu ngày. Sở dĩ,
tôi cho tập thể dục quan trọng nhất trong 3 phương pháp điều trị là vì
chúng ta làm theo tự nhiên (vận động) và làm cho cơ thể ta khoẻ mạnh hơn.
TÔI KHÔNG TẬP THỂ DỤC THƯỜNG XUYÊN. NẾU TÔI MUỐN BẮT ĐẦU TẬP THỂ DỤC, TÔI
PHẢI LÀM GÌ CHO AN TOÀN?
Tập thể
dục hay hoạt động có thể chia ra làm 3 mức độ khác nhau:
-
Tập nhẹ (light activities): những hoạt động làm tăng nhịp tim rất ít, không làm tăng huyết áp ngoại trừ tập trên 10 phút. Những hoạt động như làm việc nhà nhẹ, đi bộ chậm rải (dưới 2 cây số/giờ), tập thái cực quyền (Tai Chi), vận động tay lúc đang ngồi trên ghế, đánh golf dùng xe tự động, tập thể dục trong hồ tắm (aquatic exercises)…
-
Tập thể dục vừa phải (moderate exercises): những hoạt động làm hơi thở của ta nặng nề hơn, nhịp tim hơi tăng khoảng trên 100 nhịp mổi phút. Những hoạt động này như đạp xe đạp 8,8 cây số một giờ, đi bộ 5 cây số một giờ, chơi golf và tự mình mang đồ nghề của mình và đẩy xe (golf cart) không có máy tự động, chèo ghe (rowling) 4 cây số một giờ, bơi (swim) 400 mét mổi giờ, đánh tennis đôi (doubles tennis)…
-
Tập thể dục thật tích cực (strenous exercises): những vận động hết sức mình hoặc thật nặng nề làm ta thở hổn hển, thở nhanh, nhịp tim gia tăng từ 120-160 nhịp mổi phút. Những hoạt động này như khiêu vũ thật tích cực (vigorous dancing), đạp xe đạp 16 cây số mổi giờ (bicycling), chẻ củi hay cưa cây, chạy chậm (jogging) 8 cây số một giờ, chơi tennis đơn (single tennis), hay leo đồi 30 mét mổi giờ (hill climbing)…
Trước khi
bắt đầu chương trình thể dục, tất cả những người bệnh tiểu đường dù loại 1
hay loại 2 đều phải được bác sỉ khám tổng quát (general check-up) và thảo
luận với bác sỉ gia đình hay bác sỉ chuyên khoa về tiểu đường của họ. Có
những vấn đề nghiêm trọng có thể xảy ra trong lúc tập thể dục như sau:
Khi đường trong máu xuống quá thấp (dưới 4 mmol/L hay 73 mg/dL)
Thể dục
có thể làm cho đường trong máu giãm quá nhanh, nhất là ở những người chích
insulin. Tuy nhiên, nhiều loại thuốc uống cho bệnh tiểu đường loại 2 cũng
làm giãm đường trong máu như insulin: glyburide (diabeta), glipizide (Diamicron),
Amyral, Gluconorm… Vì thế bệnh nhân phải chú ý những vấn đề sau:
·
Thử đường
trong máu trước khi tập thể dục, trong khi tập, và sau khi tập xong trong
những lần đầu. Nếu thấy đường xuống dưới 4 mmol/L (73 mg/dL), người bệnh
phải ngưng tập và uống 1-2 ly nước cam hoặc nước táo (apple juice), hoặc
ăn 1-2 cây kẹo. Nếu không có những thứ vừa kể trên, người bệnh có thể lấy
2-3 muỗng đường cát pha với nước và uống ngay. Sau đó phải ăn nhẹ và thử
đường trở lại. Nếu thấy đường cao hơn 6 mmol/L (109 mg/dL), người bệnh có
thể tập thể dục trở lại. Khởi đầu người bệnh có thể thử nhiều lần. Sau
đó, người bệnh có thể thỉnh thoảng mới thử một lần nếu cãm thấy mệt mỏi,
đói bụng hoặc chóng mặt.
·
Liên lạc
với bác sỉ của mình để điều chỉnh lượng insulin hay thuốc uống trước khi
tập thể dục. Nhớ đem theo các kết quả thử máu để cho bác sỉ của mình có
một ý niệm về chiều hướng của đường lên hay xuống như thế nào.
·
Ăn nhẹ:
như 1-2 lát bánh mì hoặc 1 chén oak meal, hoặc một quả táo (apple) hay
chuối, hoặc 1 chén cháo… Nói chung là ăn chất ngọt hay chất bột
(carbohydrate) hay trái cây trước khi tập thể dục ở những người bệnh tiểu
đường. Sở dỉ tôi nhấn mạnh chử ăn nhẹ là vì ăn nhiều người bệnh mệt không
tập thể dục được. Tại sao tôi đề nghị ăn chất bột hay trái cây? Vì những
nguyên do sau đây:
1.
Ăn dầu mỡ, thịt cá làm “nặng bụng” khó tập thể dục, nhất là những
người bệnh tiểu đường có triệu chứng khó tiêu (gastroparesis).
2.
Ở những người bệnh tiểu đường có đường trong máu cao lâu ngày, tế
bào bê-ta của lá miá (pancreas) mất cãm ứng với đường trong máu lên cao.
Chúng không tiết ra insulin như người bình thường. Nhưng các tế bào bê-ta
còn cãm ứng khi người bệnh ăn dầu mỡ và thịt cá. Khi insulin trong máu
gia tăng làm người đang tập thể dục có đường trong máu xuống quá thấp và
làm xây xẫm hay ngất xỉu.
-
Tránh chích insulin hoặc uống thuốc trị tiểu đườngtrong vòng 1 giờ trước khi tập thể dục. Khi tập xong, nếu cãm thấy đói nên ăn trước khi chích insulin hay uống thuốc làm giãm đường. Và cũng nên giãm lượng insulin nếu đường trong máu xuống thấp. Sau đó, liên lạc với bác sỉ của mình để điều chỉnh lại số lượng insulin hay thuốc giãm đường trong máu.
-
Nếu tập thể dục vào buổi trưa hay chiều, nên giãm lượng insulin chích vào buổi chiều và ăn nhẹ trước khi đi ngũ. Nếu thay đổi giờ tập thể dục nên tham khảo bác sỉ của mình trước để tránh những vấn đề vừa nói trên.
Những người bệnh tiểu đường có biến chứng ở thận và võng mạc (retina)
Những người có bệnh tiểu đường loại 2 thường có những biến chứng:
-
Ở võng mạc (retina) của mắt: nếu không giữ đường trong máu ở mức bình thường lâu ngày, những mạch máu nhỏ trong đáy mắt (retina) sẻ phình ra từng khúc như xâu chuổi (beading hay microaneurysm).
-
Ở thận: nếu không điều trị đúng mức, thận thải ra chất đạm. Thận thải ra chất đạm ít gọi là microalbuminuria. Và thận thải ra chất đạm nhiều gọi là proteinuria. Thêm một bước nửa, thận sẻ bị suy hoặc hư hoại. Những người có biến chứng này không nên cử tạ nặng, đô vật (wrestling), arm wrestling (kéo tay)… Những thể dục quá tích cực (strenous exercises) làm tăng áp lực trong bụng và lồng ngực. Do đó, nó làm tăng áp huyết trong mạch máu. Áp huyết tăng cao, làm vở những mạch lựu nhỏ (microaneurysm) trong mắt và thận. Kết qủa làm cho người bệnh có thể mù hay hư thận. Vì thế, mổi năm người bệnh tiểu đường loại 2 phải thử microalbuminuria trong nước tiểu và khám đáy mắt (fundoscopy). Nếu bác sỉ của bạn không làm điều này, bệnh nhân có thể yêu cầu hoặc nhắc nhở bác sỉ của họ. Khám mắt có thể thực hiện bởi bác sỉ gia đình có nhiều kinh nghiệm hoặc bởi bác sỉ đo mắt (optometrist chứ không phải optician) hoặc bởi bác sỉ nhản khoa (ophthalmologist). Ở người bệnh tiểu đường loại 1, 2 vấn đề này chỉ cần phải khám mổi 5 năm nếu bệnh nhân điều chỉnh lượng đường trong máu tốt. Nếu họ không thể điều chỉnh tốt, họ phải được khám mổi năm.
Những người bệnh tiểu đường có triệu chứng về tim:
v
Đau ngực
đi đôi với khó thở (chest pain and short of breath)
v
Điện tâm
đồ (EKG) cho thấy có triệu chứng bất thường hoặc thiếu máu cơ tim.
v
Mạch máu
ngoại biên của chân tay hoặc cổ (carotid arteries) bị nghẻn hoặc tắt.
v
Những
người trước đây không hoạt động nhiều (không thể dục hoặc ngồi coi TV
nhiều) và trên 35 tuổimuốn tập thể dục.
v
Những
người có lượng mỡ trong máu cao, huyết áp trên 140/80, hút thuốc, hoặc có
nhiều chất đạm (albumin) trong nước tiểu.
Nếu bạn
có những triệu chứng trên, phải đòi bác sỉ khám tim kỷ càng trước khi tập
thể dục. Có nghiả phải làm stress test trước khi chương trình thể thao
bắt đầu.
THỈNH THOẢNG,
TÔI CÓ TẬP THỂ DỤC NHƯNG TÔI KHÔNG BIẾT TẬP NHƯ THẾ NÀO?
Có nhiều
phương pháp tập thể dục khác nhau tùy từng người bệnh. Không nhất thiết
cách nào đúng hoặc cách nào sai. Đúng hay sai là ở sức khoẻ mổi người.
Phải tham khảo với bác sỉ gia đình trước dù là phương pháp của tôi
đưa ra. Những người bệnh tiểu đường loại 1 có thể tập bình thường
nếu chưa có biến chứng. Phải đề phòng vấn đề đường trong máu xuống quá
thấp trong lúc tập.
Bệnh nhân người Việt, đa số là bệnh tiểu đường loại 2. Bệnh tiểu đường
loại 2 chiếm 95% tổng số người bệnh tiểu đường. 60% người bệnh trên 60
tuổi. Cho nên tôi bàn luận bệnh tiểu đường loại 2 trong vấn đề tập thể
dục.
Bệnh nhân tiểu đường loại 2 với những biến chứng
Những biến chứng như cao áp huyết (high blood pressure), thiếu máu cơ tim
(ischemic heart disease), nhồi máu cơ tim (heart attack), tai biến mạch
máu nảo (stroke), suy thận (renal impairment, kidney failure), bệnh ở võng
mạc mắt (retinal diseases)… Nói là đường trong máu lên cao và những bệnh
khác do tiểu đường gây ra. Tốt mhất, những người này chỉ nên đi bộ. Đi
bộ (walking) là loại thể dục tốt nhất. Vì nó vận động nhiều bắp thịt
trong cơ thể. Ở bệnh tiểu đường, người bệnh dể bị nhiễm trùng ở các vết
thương nhất là ở chân. Nhiều khi một vết trầy nhẹ có thể làm mủ và lan
rộng ra. Kết qủa là người bệnh có thể bị cưa chân nếu không được chạy
chửa đúng mức. Để bảo vệ đôi chân, người bệnh phải có một đôi dày tốt.
Tốt ở đây không có nghiả là giày đẹp và mắc tiền. Tốt ở đây là giày có đế
êm (comfortable soles), vừa vặn với đôi chân (fit well). Ở những người có
tật ở bàn chân và cổ chân (rolling feet, high arch feet…), giày phải sửa
chửa được những tật này khi bệnh nhân đi. Thường những loại giày phù hợp
với những đặc điễm vừa kể là những giày dùng để chạy (running shoes).
Giày để tập thể dục và chơi thể thao chia ra làm nhiều loại:
·
Giày để
đi bộ (walking shoes) có chất lượng tấp nhất và rẻ nhất.
·
Giày để
tập thể dục (cross training shoes): có chất lượng khá hơn dày đi bộ. Nếu
ai đi bộ 30 phút mổi ngày và có đôi chân bình thường, có thể dùng loại dày
này.
·
Giày để
chơi tennis (tennis shoes): nhẹ và đế giày trơn hơn các loại trên. Chỉ
dùng để chơi tennis, không phù hợp để đi bộ nhiều.
·
Giày để
chơi bóng bàn (table tennis shoes): giày rất nhẹ và dể trơn trợt, cho nên
người chơi bóng bàn di chuyển nhanh lẹ khi chơi. Không phù hợp cho người
bị bệnh tiểu đường dùng để đi bộ nhiều.
·
Giày để
đá banh (soccer shoes): nhẹ nhưng cứng và có chất lượng cao. Nó có gai
nhọn dưới đế giày để bám mặt đất dể dàng khi chạy trên sân cỏ. Loại này
rất đắt tiền và không thích hợp cho đi bộ.
·
Giày để
chơi bóng rổ (basketball shoes): mắc tiền, đế giày rất êm, cổ giày cao
dùng để bảo vệ bàn chân và cổ chân (feet and ankles) khi ta chạy nhảy (run
and jump). Loại giày này thích hợp cho chạy và nhảy nhưng không thích hợp
cho đi bộ nhiều hoặc chạy nhiều.
·
Giày để
chạy (running shoes): loại này dùng để chạy nhưng cũng rất thích hợp cho
đi bộ nhiều. Rất đắc tiền nhưng có giá trị cao cho người bị bệnh tiểu
đường. Đế giày rất êm. Có nhiều loại khác nhau cho từng mổi loại chân
khác nhau. Ta nên hỏi ý kiến chuyên viên về giày. Ở Canada, có một công
ty bán lẻ tên là “The Running Room” có khắp các thành phố lớn của Canada.
Họ là những chuyên viên về giày để chạy. Họ hướng dẩn tường tận và có làm
những giày cho những người không tìm ra loại nào vừa chân của mình. Theo
ý kiến của tôi, dùng loại dày này để đi bộ sẻ ít bị thương tổn chân của
người đi bộ.
Sở dỉ tôi
phân tích các loại giày để mọi người chọn đúng loại cho mình và sẻ không
bị thương tổn đến đôi chân của mình. Nếu người bệnh tiếc tiền vài chục
dollars nhưng bị cưa mất đôi chân là điều không đáng.
Những người bệnh tiểu đường loại 2 với biến chứng, đi bộ trên những đường
bằng phẳng, không lên dốc và xuống dốc. Đi bộ với vận tốc mà người bệnh
không bị mệt nhanh hay khó thở, nhịp tim không nên nhanh hơn 100 nhịp
trong 1 phút. Thỉnh thoảng ngừng lại và đếm nhịp tim ở cổ hay cổ tay.
Nếu nhịp tim nhanh hơn 100 nhịp/phút, người bệnh phải ngừng lại và nghỉ
một lúc cho đến khi họ cãm thấy khoẻ trở lại và nhịp tim trở lại bình
thường (60-80 nhịp/phút). Nếu có khả năng, người bệnh tập ở nơi tập thể
dục (gym) hay mua một cái máy đi bộ (treadmill) vừa túi tiền thôi. Khi đi
bộ trên máy, người bệnh chọn tốc độ 1-3 miles/hr (1,6-5 cây số/giờ) và độ
dốc là 0% (không có dốc) tùy theo sức khoẻ của mổi người.
Khởi đầu, người bệnh đi khoảng 15 phút rồi nghỉ. Khi ta thấy khoẻ trở lại,
đi thêm 15 phút nửa. Cho đến khi đủ 1 giờ mổi ngày. Sau mổi 2-3 tuần,
người bệnh có thể tăng lên 5 phút cho mổi lần đi bộ nếu người bệnh thấy
khoẻ (có nghiả là 20-25-30 phút…) cho đến khi người bệnh có thể đi một lúc
1 giờ không nghỉ. Tốc độ đi bộ không nên tăng nhanh. Người bệnh có thể
tăng tốc độ khi nào đi 1 giờ mà không có đổ mồ hôi hay mệt. Nếu người
bệnh muốn tập nhiều hơn nửa, phải tham khảo với bác sỉ của họ. Trước và
sau khi đi bộ nên uống 1 ly nước lả. Những người bệnh tiểu đường với biến
chứng khi tập thể dục, nên tập với người bạn hoặc vợ hay chồng. Tập chung
với những người biết mình bị bệnh tiểu đường và biết cách giúp người bệnh
khi họ bị những phản ứng bất ngờ.
Bệnh tiểu đường loại 2 không có biến chứng:
Những người thuộc nhóm này, khởi đầu tập thể dục như tôi vừa nói trên. Họ
có thể tăng thời gian tập nhanh hơn. Đa số những người bệnh tiểu đường
loại 2 thiếu hoạt động lâu ngày, nên việc tập thể dục nên khởi đầu tập ít
và tăng dần theo sức khoẻ của mình. Nếu tập gấp rút sẻ bị đau bắp thịt và
đau khớp xương. Uống nước trước và sau khi tập rất là quan trọng. Đổ mồ
hôi càng nhiều càng uống nước nhiều hơn. Ở người 60 tuổi, uống khoảng 1/2
– 1 lít nước trước và sau khi tập rất quan trọng. Vì người lớn tuổi phản
xạ khát nước không còn bén nhạy nửa.
Nếu người bệnh có khả năng mua một máy đi bộ (treadmill) hay tập tại các
trung tâm thể dục là tốt nhất. Theo kinh nghiệm của tôi, người bệnh
thường lơ là việc tập thể dục vào mùa mưa bảo hay mùa đông ở Canada. Thời
tiết giới hạn việc đi bộ bên ngoài,người bệnh phát triển bệnh lười và
ngưng tập. Cái khó ở những người bệnh tiểu đường loại 2 là đa số những
người bệnh ít hoặc không tập thể dục trước khi họ bị bệnh (cũng có những
người tập thể dục thường xuyên nhưng cũng bị bệnh). Cho nên, việc động
viên người bệnh tập rất khó, ngoại trừ họ biết rỏ cái lợi của việc tập thể
dục cho bệnh tiểu đường loại 2. Theo tôi, thời tiết là một trong những
nguyên nhân của môi trường (environment) gây ra bệnh tiểu đường loại 2.
Cho nên, máy đi bộ hay trung tâm tập thể dục là phương pháp chửa trị
nguyên nhân này.
Khởi đầu, chúng ta đi bộ 15 phút rồi nghỉ. Sau đó đi thêm 15 phút nửa.
Chúng ta làm 4 lần (1 giờ). Sở dỉ, tôi đề nghị 15 phút là vì theo những
cuộc khảo cứu nhận thấy rằng trung bình tập thể dục nhẹ (light excercises),
tích cực hơn (moderate excercises), hay rất tích cực (strenous excercises)
hơn 10 phút thì bắp thịt của ta mới bắt đầu gia tăng sự hấp thu đường
(glucose uptake) vào trong bắp thịt nhiều hơn bình thường. Và cũng theo
những cuộc khảo cứu cũng như kinh nghiệm của tôi trong việc trị bệnh tiểu
đường loại 2, bệnh nhân tập 1 giờ mổi ngày, 5-7 ngày một tuần, có ảnh
hưởng rất lớn trên sự giãm đường trong máu sau 12 tuần trị liệu. Theo
kinh nghiệm của tôi, nếu ta kết hợp cách trị liệu đúng cách, chỉ cần 12
tuần, Hgb A1C có thể xuống dưới 6.5% dể dàng.
Sau 1-2 tuần, chúng ta tăng thời gian tập lên 20 phút cho mổi lần đi bộ.
Đi 3 lần mổi ngày (1 giờ). Tăng dần lên đến 25, 30 phút… cho đến 1 giờ
cho mổi lần tập.
Nếu chúng ta cãm thấy thoải mái, chúng ta có thể đi nhanh hơn 6-8 cây số/giờ
(4-5 miles/hour). Hoặc tăng độ dốc lên 3%, 4%, 5%... cho đến 10%. Chúng
ta đi đường bằng phẳng 3-5 phút, rồi đi lên dốc 3-5 phút (tùy theo khả
năng của mổi người). Chúng ta có thể đi theo cách này đến 1 giờ. Điều
quan trọng là giãm tốc độ hay độ dốc nếu ta cãm thấy mệt hay thở nhanh,
nhịp tim nhanh quá. Nếu bị khó thở hay chóng mặt (short of breath or
dizziness), chúng ta phải ngừng tập ngay. Nếu trong 15 phút mà không thấy
khỏe trở lại, ta phải đi gặp bác sỉ ngay.
Sau 3-5 ngày tập luyện, ta có thể nghỉ tập 1 ngày. Nhưng không nên nghỉ
lâu hơn 2 ngày, vì biến dưỡng của ta sẻ trở lại như lúc chưa tập và sinh
ra lười biếng.
Nếu tập xong ta cãm thấy thoải mái và khoẻ hơn mới tốt. Nếu bị mệt mỏi
sau khi tập, ta phải bớt thời gian tập và gặp bác sỉ để hỏi ý kiến.
Ở
lứa tuổi trên 60 tuổi, mổi ngày nên đi bộ khoảng 1 giờ. Nếu đi nhiều hơn
nửa nên bàn với bác sỉ của mình.
Ở
lứa tuổi dưới 60 tuổi hay những người trên 60 tuổi nhưng vẩn còn khỏe, có
thể tập thêm tạ (weight lifting). Tập thể dục để giử gìn sức khoẻ và
không nên tập nặng quá. Có nghiả là ta có thể làm những động tác 15-20
cái (repetitions), và có thể làm 2-3 lần cho mổi động tác mà không cãm
thấy mệt, khó thở hay chóng mặt (malaise, short of breath, or dizziness).
Nhất là không nên tập quá nhiều làm các bắp thịt bị đau. Những người trên
60 tuổi cũng có thể tập tạ nhưng tập thật nhẹ và theo những nguyên tắc an
toàn khi tập. Để tránh những thương tích khi tập, ta nên đến những trung
tâm thể dục (gym) hoặc có huấn luyện viên (trainer) hoặc tập với những
người có nhiều kinh nghiệm luyện tập đúng cách.
Nếu chúng ta thêm phần tập tạ vào chương trình thể dục, chúng ta có thể
chia thời gian ra như sau:
·
5-10 phút
đầu: vận động chân tay (stretching) cho nóng người (warm-up)
·
30 phút
kế tiếp: đi bộ hoặc đi trên máy đi bộ (treadmill)
·
30 phút
tiếp theo: tập tạ. chúng ta không tập toàn thân mổi ngày. Ta chia làm 2
phần: 1/ tập tay, ngực, và lưng trên (arm, chest, and upper back) 2/ tập
bụng, thắt lưng và chân (abdomen, lower back, and legs). Mổi ngày tập 1
phần.
·
15 phút
chót: đi bộ hay trên máy đi bộ chậm để máu huyết lưu thông bình thường trở
lại (cool down period)
Khi tập
thể dục, chúng ta không nên gấp rút. Khởi đầu nên tập thật ít và sau đó
tăng dần lên để tránh thương tích và để cơ thể ta có thời gian phát triển
sức mạnh (stamina and force).
Ngoài đi bộ và tập tạ, còn có những bộ môn khác nửa như đi xe đạp
(bicycling), bơi lội (swimming), bóng bàn (table tennis), vủ cầu
(badminton)… Chúng ta làm theo khả năng, tuổi tác, và sức khoẻ hiện tại.
Đừng hồi tưởng lại khả năng của ta lúc còn xuân sắc mà làm theo! Nên hỏi
bác sỉ và huấn luyện viên để tránh tổn thương. Khi tập luyện, chúng ta
thường xuyên bắt nhịp mạch ở cổ tay hay động mạch cổ . Chúng ta không nên
tập quá nhiều làm nhịp tim của ta tăng lên quá khả năng tối đa của ta.
Chúng ta ngưng tập hay đi bộ thật chậm giúp máu lưu thông điều hòa và hơi
thở điều hòa khi nhịp tim đã đạt đến mức tối đa. Ở mổi lứa tuổi, nhịp tim
tối đa khác nhau được tính bằng công thức sau đây:
Nhịp tim tối đa khi bắt đầu tập = 70-80% của (220- số tuổi)
Ví dụ một
người 65 tuổi,
Vậy nhịp
tim tối đa khi bắt đầu tập = (220-65) * 70% -80% = 155 * 70%-80% = 108-124
nhịp/phút
Tôi hy
vọng những kiến thức này giúp cho mọi người. Người bị bệnh tiểu đường sẻ
làm đường giãm nhiều và giúp cho số lượng thuốc mổi ngày cũng giãm đi.
Người không có bệnh tiểu đường loại 2 sẻ không mắc bệnh.
Chúc mọi người một mùa xuân khỏe mạnh hơn
Viết xong ngày 19/1/2009
References
1.
Linguistic Research on the Origins of the Vietnamese Language: An
Overview, University of California Press Journal, March 10, 2006, Mark
Alves
2.
Vietnamese Language, Wikipedia, Free Encyclopedia
3.
Origin of Language, Wikipedia, Free Encyclopedia
4.
History of Communication, Wikipedia, Free Encyclopedia
5.
Evolutionary Linguistics, Wikipedia, Free Encyclopedia
6.
First Language, Wikipedia, Free Encyclopedia
7.
Austroasiatic Languages, Wikipedia, Free Encyclopedia
8.
Nền Văn Minh Văn Hoá Cổ Việt Nam, Cung Đình Thanh, Nguyễn Văn Tuấn,
Nguyễn Đức Hiệp
9.
Dân Tộc Việt Nam, Bách Khoa Toàn Thư Mở Wikipedia
10.
Văn Hoá Đông Sơn, Bách Khoa Toàn Thư Mở Wikipedia
11.
Văn Hóa Phùng Nguyên, Bách Khoa Toàn Thư Việt Nam
12.
Di Chỉ Khảo Cổ Đồng Đậu
13.
The Current Status of Vietnamese Genetic Linguistic Studies, Mark
Alves, Nan Jeon
14.
Văn Hóa Hòa Bình (Hoabinhnian), Bách Khoa Toàn Thư Mở Wikipedia
15.
Văn Minh Lúa Nước, Bách Khoa Toàn Thư Mở Wikipedia
16.
Vietnamese People, Wikipedia Free Encyclopedia
17.
Oxford’s Atlas of World History xuất bản năm 2002
18.
Concise Atlas of World History của tác giả Hammond xuất bản năm 1995 &
2000
19.
Ethnologue.com: languages of the world
20.
The Genographic Project: Atlas of Human Journey, National
Geographic
21.
Lecture of Viet nam, University of Hawaii
22.
Universal Grammar, Wikipedia, Free Encyclopedia
23.
The World Encyclopedia of Archeology, published by Firefly Books
LTD., Chief Consultant: Dr. Aedeen Cremin
24.
TYPE 2 DIABETES MELLITUS, John B. Buse Kenneth S. Polonsky Charles F. Burant
, Kronenberg: Williams Textbook of Endocrinology, 11th ed., Copyright ©
2008 Saunders
25.
TYPE 2 DIABETES MELLITUS, Silvio E. Inzucchi Robert S. Sherwin, Goldman:
Cecil Medicine, 23rd ed., Copyright ©
2007 Saunders
26.
GLUCOSE HOMEOSTASIS AND HYPOGLYCEMIA, Philip E. Cryer, Kronenberg:
Williams Textbook of Endocrinology, 11th ed., Copyright ©
2008 Saunder
27.
COMPLICATIONS OF DIABETES MELLITUS,
Kronenberg: Williams Textbook of Endocrinology, 11th ed., Copyright ©
2008 Saunders,
Michael Brownlee Lloyd P. Aiello Mark E. Cooper Aaron I. Vinik Richard
W. Nesto Andrew J.M. Boulton
28.
Endocrine Pancreas , James C. Thompson, MD, Courtney M. Townsend Jr., MD,
Townsend: Sabiston Textbook of Surgery, 18th ed., Copyright ©
2007 Saunders
EXERCISE AND DIABETES
29.
Cardiology Clinics - Volume 19, Issue 3 (August 2001) - Copyright © 2001
W. B. Saunders Company , Stuart R. Chipkin
1
2
3 MD , Serena A. Klugh
1
3 MD, Lisa Chasan-Taber
2 ScD
30.
EXERCISE AND DIABETES, Stuart R. Chipkin
1
2
3 MD, Serena A. Klugh
1
3 MD, Lisa Chasan-Taber
2 ScD
31.
A Low-Carbohydrate/High-Fat Diet Improves Glucoregulation in Type 2
Diabetes Mellitus by Reducing Postabsorptive Glycogenolysis, Journal of
Clinical Endocrinology and Metabolism
Volume 89 • Number 12 • December 2004, Copyright © 2004 The Endocrine Society, GIDEON ALLICK* 1, PETER H. BISSCHOP* 3, MARIETTE T. ACKERMANS 1, ERIK ENDERT 1,ALFRED J. MEIJER 1, FOLKERT KUIPERS 2, HANS P. SAUERWEIN 1, JOHANNES A. ROMIJN 3
Volume 89 • Number 12 • December 2004, Copyright © 2004 The Endocrine Society, GIDEON ALLICK* 1, PETER H. BISSCHOP* 3, MARIETTE T. ACKERMANS 1, ERIK ENDERT 1,ALFRED J. MEIJER 1, FOLKERT KUIPERS 2, HANS P. SAUERWEIN 1, JOHANNES A. ROMIJN 3
32.
Metabolic effects of high-protein, low-carbohydrate diets, The American
Journal of Cardiology, Volume 88 • Number 1 • July 1, 2001, Copyright ©
2001 The American College of Cardiology , Margo A. Denke, MD
a
33.
Và nhiều
bài khác nhưng tôi không nhớ hết và cũng không đủ thời giờ để ghi thêm.

Bác Sĩ Nguyễn Vĩ Liệt

No comments:
Post a Comment